Aktiva ingredienser: Etinylöstradiol, Klormadinonacetat
BELARA 0,03 mg / 2 mg filmdragerade tabletter
Varför används Belara? Vad är det för?
Viktiga saker att veta om kombinerade hormonella preventivmedel:
- De är en av de mest tillförlitliga reversibla preventivmetoderna när de används korrekt
- De ökar risken för att få blodproppar i venerna och artärerna, särskilt under det första året av intag eller vid återstart av ett kombinerat hormonellt preventivmedel efter en paus på 4 eller fler veckor
- Var försiktig och kontakta din läkare om du tror att du har symtom på blodpropp (se avsnittet "Blodproppar")
BELARA är ett oralt hormonellt preventivmedel. Dessa produkter som innehåller två hormoner, till exempel BELARA, kallas också kombinerade hormonella preventivmedel. De 21 tabletterna i en blisterförpackning innehåller samma mängd av de två hormonerna och därför kallas BELARA också för "monofasiskt piller".
Andra hormonella preventivmedel som BELARA skyddar dig inte mot AIDS (HIV -infektion) eller andra sexuellt överförbara sjukdomar. Endast kondomer kan hjälpa dig att skydda dig.
Kontraindikationer När Belara inte ska användas
Allmänna anmärkningar
Innan du börjar använda BELARA bör du läsa informationen om blodproppar i avsnitt 2. Det är särskilt viktigt att du läser symtomen på en blodpropp (se avsnittet "Blodproppar").
Innan du tar BELARA kommer din läkare att genomgå en grundlig allmän och gynekologisk undersökning, utesluta graviditet, överväga kontraindikationer och försiktighetsåtgärder och slutligen avgöra om BELARA är lämpligt för dig. Detta besök måste göras varje år medan du tar BELARA.
Ta inte BELARA
Ta inte BELARA om du har något av villkoren nedan. Om du har något av villkoren nedan, kontakta din läkare. Din läkare kommer att diskutera med dig andra preventivmetoder som kan vara mer lämpliga för dig.
- om du är allergisk mot etinylestradiol eller klormadinonacetat eller något annat innehållsämne i detta läkemedel
- om du har (eller har haft) en blodpropp i ett blodkärl i benet (djup venetrombos, DVT), lunga (lungemboli, PE) eller andra organ;
- om du känner de första tecknen på blodpropp, inflammation i venerna eller emboli, såsom övergående stickande smärta eller täthet i bröstet
- om du vet att du har en sjukdom som påverkar blodkoagulering, såsom protein C-brist, protein S-brist, antitrombin-III-brist, faktor V Leiden eller antifosfolipidantikroppar;
- om du ska genomgå en "operation eller om du kommer att ligga länge (se avsnittet" Blodproppar ");
- om du har diabetes eller om ditt blodsockernivå är okontrollerbart
- om du har högt blodtryck som är svårt att kontrollera eller ökar avsevärt (värden över 90/140 mm Hg);
- om du någonsin har haft hjärtinfarkt eller stroke
- om du har (eller någonsin har haft) angina pectoris (ett tillstånd som orsakar svår bröstsmärta och kan vara ett första tecken på hjärtinfarkt) eller övergående ischemisk attack (TIA - tillfälliga stroke -symtom);
- om du har någon av följande sjukdomar som kan öka risken för blodproppar i artärerna:
- allvarlig diabetes med blodkärlskada
- mycket högt blodtryck
- mycket hög fetthalt (kolesterol eller triglycerider) i blodet
- en sjukdom som kallas hyperhomocysteinemi
- om du har (eller har haft) en typ av migrän som kallas 'migrän med aura';
- om du har leverinflammation (t.ex. orsakad av ett virus) eller gulsot och dina leverfunktionsvärden ännu inte har återgått till normala
- om du lider av utbredd klåda eller gallbesvär, särskilt om dessa inträffade under en tidigare graviditet eller under tidigare östrogenbehandling;
- om bilirubin (en nedbrytningsprodukt av blodpigmentering) i blodet är över det normala, till exempel på grund av medfödda störningar i gallutskiljning, såsom Dubin-Johnsons syndrom eller Rotorsyndrom;
- om du har eller har haft levercancer tidigare
- om du lider av svår magsmärta, förstorad lever eller har tecken på bukblödning
- om du utvecklar eller får nya episoder av porfyri (störningar i metabolismen av blodpigment);
- om du tidigare har haft eller har misstänkt en hormonberoende malignitet, t.ex. bröst- eller livmodercancer
- om du lider av allvarliga fettmetabolismstörningar;
- om du har inflammation i bukspottkörteln eller har lidit av det tidigare och samtidigt lider av en kraftig ökning av blodfetter (triglycerider);
- om du lider av svår, frekvent och långvarig huvudvärk;
- om du har en plötslig störning i uppfattningen (syn eller hörsel)
- om du upplever en rörelsestörning (särskilt tecken på förlamning);
- om du märker en försämring av dina epilepsianfall
- om du lider av svår depression
- om du lider av en viss typ av dövhet (otoskleros) som har förvärrats under tidigare graviditeter;
- om du av okända skäl inte har haft din mens;
- om du lider av onormal förtjockning av livmoderslemhinnan (hyperplasi i endometrium);
- vid vaginal blödning av okänt ursprung.
Om något av dessa tillstånd uppstår när du tar BELARA, sluta ta BELARA omedelbart.
Du får inte ta BELARA eller stoppa det omedelbart om du har en allvarlig risk eller flera riskfaktorer för blodproppar (se avsnitt 2).
Försiktighetsåtgärder vid användning Vad du behöver veta innan du tar Belara
Tala med din läkare eller apotekspersonal innan du tar Belara.
När ska du träffa en läkare?
Kontakta en läkare snarast
- om du märker möjliga tecken på en blodpropp som kan indikera att du lider av en blodpropp i benet (djup venetrombos), en blodpropp i lungan (lungemboli), en hjärtinfarkt eller en stroke (se avsnitt nedan "Blodpropp (trombos)").
För en beskrivning av symtomen på dessa allvarliga biverkningar, gå till avsnittet "Hur man känner igen en blodpropp".
Tala om för din läkare om något av följande gäller dig.
- Om du är en rökare. Rökning ökar risken för allvarliga biverkningar på hjärtat och blodkärlen vid användning av kombinerade hormonella preventivmedel.Risken ökar med åldern och med antalet cigaretter. Detta gäller särskilt kvinnor över 35 år. Rökande kvinnor över 35 år bör använda andra preventivmetoder.
Om detta tillstånd uppstår eller förvärras medan du använder BELARA ska du tala om för din läkare:
- Om du har högt blodtryck, höga halter av fett i ditt blod, om du är överviktig eller om du är diabetiker. I dessa fall ökar risken för biverkningar (t.ex. hjärtinfarkt, emboli, stroke eller levercancer) genom användning av hormonella preventivmedel - om du har Crohns sjukdom eller ulcerös kolit (kronisk inflammatorisk tarmsjukdom);
- om du har systemisk lupus erythematosus (SLE; en sjukdom som påverkar det naturliga försvarssystemet);
- om du har hemolytiskt uremiskt syndrom (HUS - en blodproppsstörning som orsakar njursvikt);
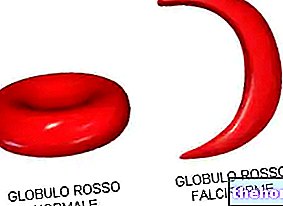
- om du har sicklecellanemi (en ärftlig sjukdom i de röda blodkropparna)
- om du har höga halter av fett i blodet (hypertriglyceridemi) eller en "positiv familjehistoria av detta tillstånd." Hypertriglyceridemi har förknippats med en ökad risk att utveckla pankreatit (inflammation i bukspottkörteln);
- om du ska opereras eller om du ska ligga länge (se avsnittet "Blodproppar");
- om du precis har fött är risken att utveckla blodproppar högre. Fråga din läkare hur länge du kan börja ta BELARA efter att du har fått barn.
- om du har "inflammation i venerna under huden (ytlig tromboflebit);
- om du har åderbråck.
BLODPROPPAR
Att använda ett kombinerat hormonellt preventivmedel som BELARA ökar risken för att utveckla en blodpropp jämfört med att inte använda en. I sällsynta fall kan en blodpropp blockera blodkärl och orsaka allvarliga problem.
Blodproppar kan utvecklas
- i vener (kallad "venös trombos", "venös tromboembolism" eller VTE)
- i artärerna (kallad 'arteriell trombos', 'arteriell tromboembolism' eller ATE).
Återhämtning från blodproppar är inte alltid komplett. I sällsynta fall kan långvariga allvarliga effekter inträffa eller mycket sällan bli dödliga.
Det är viktigt att komma ihåg att den totala risken för en skadlig blodpropp i samband med BELARA är låg.
HUR KÄNNER DU EN BLODKLOT
Kontakta en läkare omedelbart om du märker något av följande tecken eller symtom.
- svullnad av ett ben eller längs en ven i benet eller foten, särskilt när det åtföljs av:
- smärta eller ömhet i benet som bara kan kännas när du står eller går
- ökad värmekänsla i det drabbade benet
- förändring av hudens färg på benet, som att bli blek, röd eller blå
- plötslig och oförklarlig andfåddhet eller snabb andning;
- plötslig hosta utan någon uppenbar orsak, vilket möjligen orsakar att blod avges
- skarp bröstsmärta som kan öka med djup andning;
- svår lättnad eller yrsel
- snabb eller oregelbunden hjärtslag
- svår ont i magen
- omedelbar synförlust eller
- smärtfri synskärpa som kan leda till synförlust
- bröstsmärta, obehag, känsla av tryck eller tyngd
- känsla av klämning eller fullhet i bröstet, armen eller under bröstbenet;
- känsla av fullhet, matsmältningsbesvär eller kvävning
- obehag i överkroppen som strålar ut i ryggen, käken, halsen, armarna och magen;
- svettning, illamående, kräkningar eller yrsel
- extrem svaghet, ångest eller andfåddhet
- snabba eller oregelbundna hjärtslag
- plötslig domningar eller svaghet i ansikte, arm eller ben, särskilt på ena sidan av kroppen;
- plötslig förvirring, svårigheter att tala eller förstå;
- plötsliga svårigheter att se i ett eller båda ögonen
- plötsliga svårigheter att gå, yrsel, förlust av balans eller koordination
- plötslig, svår eller långvarig migrän utan känd orsak;
- medvetslöshet eller svimning med eller utan anfall.
- svullnad och ljusblå missfärgning av ena extremiteten;
- svår magsmärta (akut buk)
BLODKLOPPAR I EN VEIN
Vad kan hända om en blodpropp bildas i en ven?
- Användningen av kombinerade hormonella preventivmedel har kopplats till en ökad risk för att blodproppar bildas i venerna (venös trombos), men dessa biverkningar är sällsynta. I de flesta fall uppstår de under det första året då ett kombinerat hormonellt preventivmedel används.
- Om en blodpropp bildas i en ven i benet eller foten kan det orsaka en djup venetrombos (DVT).
- Om en blodpropp rör sig från benet och fastnar i lungan kan det orsaka en "lungemboli".
- Mycket sällan kan en blodpropp bildas i ett annat organ som ögat (retinal venetrombos).
När är risken för att utveckla en blodpropp i en ven högst?
Risken att utveckla en blodpropp i en ven är högst under det första året för att ta ett kombinerat hormonellt preventivmedel för första gången. Risken kan vara ännu högre om du börjar ta ett kombinerat hormonellt preventivmedel (samma läkemedel eller ett annat läkemedel) efter en paus på 4 eller fler veckor.
Efter det första året minskar risken men är alltid något högre än om du inte använde ett kombinerat hormonellt preventivmedel.
När du slutar att ta BELARA återgår risken att utveckla en blodpropp till normal inom några veckor.
Vad är risken för att utveckla en blodpropp?
Risken beror på din naturliga risk för VTE och vilken typ av kombinerat hormonellt preventivmedel du tar.
Den totala risken att utveckla en blodpropp i benet eller lungan (DVT eller PE) med BELARA är låg.
- Av 10 000 kvinnor som inte använder något kombinerat hormonellt preventivmedel och som inte är gravida kommer cirka 2 att utveckla en blodpropp om ett år.
- Av 10 000 kvinnor som använder ett kombinerat hormonellt preventivmedel som innehåller levonorgestrel, noretisteron eller norgestimat, kommer cirka 5-7 att utveckla en blodpropp om ett år.
- Det är ännu inte känt hur risken att utveckla en blodpropp med [uppfinningens namn] jämförs med risken för ett kombinerat hormonellt preventivmedel som innehåller levonorgestrel.
- Risken för att en blodpropp bildas beror på din medicinska historia (se under "Faktorer som ökar risken för att en blodpropp bildas").
Om du märker en ökning av frekvensen eller intensiteten av migränattacker medan du tar BELARA (vilket kan indikera en störning i blodtillförseln till hjärnan), kontakta din läkare så snart som möjligt. Din läkare kan råda dig att sluta med BELARA omedelbart.
Faktorer som ökar risken för att utveckla en blodpropp i en ven
Risken att utveckla en blodpropp med BELARA är låg men vissa tillstånd gör att den ökar. Risken är större:
- om du är kraftigt överviktig (kroppsmassindex eller BMI över 30 kg / m2);
- om en nära släkting har haft en blodpropp i benet, lungan eller annat organ i ung ålder (mindre än cirka 50 år). I detta fall kan du ha en ärftlig blodproppsstörning;
- om du ska opereras eller om du måste ligga länge på grund av en skada eller sjukdom eller om du har ett ben i ett gips. Du kan behöva sluta ta BELARA några veckor före operationen eller under perioden då du är mindre rörlig. Om du måste sluta ta BELARA, fråga din läkare när du kan börja ta det igen.
- när du blir äldre (särskilt över 35 år);
- om du födde för mindre än några veckor sedan
Risken att utveckla en blodpropp ökar ju fler tillstånd du har av denna typ.
Flygresor (varar> 4 timmar) kan tillfälligt öka risken för blodpropp, särskilt om du har några av de andra riskfaktorerna listade.
Det är viktigt att du berättar för din läkare om något av detta gäller dig, även om du är osäker. Din läkare kan bestämma att BELARA måste avbrytas.
Om något av ovanstående tillstånd ändras medan du använder BELARA, till exempel om en nära släkting har trombos utan känd orsak eller om du går upp i vikt, kontakta din läkare.
BLODKLOPPAR I ETT ARTIKEL
Vad kan hända om en blodpropp bildas i en "artär?"
Liksom blodproppar i en ven kan blodproppar i en artär orsaka allvarliga problem, till exempel kan de orsaka hjärtinfarkt eller stroke.
Faktorer som ökar risken för att utveckla en blodpropp i en artär
Det är viktigt att notera att risken för hjärtinfarkt eller stroke i samband med användning av BELARA är mycket låg men kan öka:
- med stigande ålder (över 35 år);
- om du röker. När du använder ett kombinerat hormonellt preventivmedel som BELARA rekommenderas att du slutar röka. Om du inte kan sluta röka och är över 35 år kan din läkare råda dig att använda en annan typ av preventivmedel.
- om du är överviktig
- om du har högt blodtryck
- om någon i din närmaste familj har haft hjärtinfarkt eller stroke i ung ålder (mindre än cirka 50 år). I det här fallet kan du också löpa stor risk att få hjärtinfarkt eller stroke.
- om du eller en nära släkting har en hög fetthalt i blodet (kolesterol eller triglycerider);
- om du lider av migrän, särskilt migrän med aura;
- om du har några hjärtproblem (ventildefekt, hjärtrytmstörning som kallas förmaksflimmer);
- om du har diabetes.
Om du har mer än ett av dessa tillstånd eller om något av dem är särskilt allvarligt kan risken att utveckla en blodpropp vara ännu högre.
Om något av ovanstående tillstånd ändras medan du använder BELARA, till exempel om du börjar röka, om en nära släkting har trombos utan känd orsak eller om du går upp i vikt, kontakta din läkare.
- Tumör
Det har rapporterats att hos kvinnor med livmoderhalsinfektion från särskilt sexuellt överförbara virus (humant papillomvirus) som använder hormonella preventivmedel under lång tid kan det finnas en riskfaktor för att utveckla livmoderhalscancer, men det är inte klart i vilken utsträckning detta beror på andra faktorer (t.ex. skillnader i antalet sexpartners eller användning av mekaniska preventivmedel).
Studier har visat att hormonella preventivmedel kan orsaka en blygsam ökning av risken för bröstcancer. Under de 10 åren efter att COC-användningen upphör, återgår denna ökade gradvis till åldersrelaterade risknivåer. Eftersom risken för bröstcancer är sällsynt hos kvinnor under 40 år är överskottet av bröstcancerdiagnoser hos kvinnor som nyligen använt eller använder p -piller liten jämfört med den totala risken för bröstcancer. I sällsynta fall har godartade och ännu mer sällan maligna lever tumörer hittats med hjälp av hormonella preventivmedel, vilket kan orsaka inre blödningar.I fall av intensiv magsmärta som inte försvinner spontant bör läkaren informeras .
- Andra besvär
Många kvinnor upplever en liten ökning av blodtrycket när de tar hormonella preventivmedel. Om ditt blodtryck stiger mycket medan du använder BELARA, kommer din läkare att råda dig att sluta ta BELARA och förskriva läkemedel för att sänka ditt blodtryck. När ditt blodtryck har återgått till det normala kan du börja ta BELARA igen.
Om du har lidit av herpes under en tidigare graviditet kan detta återkomma när du tar ett hormonellt preventivmedel.
Om du har en onormal blodfettnivå (hypertriglyceridemi) eller om dina familjemedlemmar lider av det finns det en ökad risk för pankreassjukdom.Om du upplever akuta eller kroniska leverfunktionsstörningar kan din läkare låta dig sluta ta BELARA tills levern värdena har återgått till det normala. Om du har en ny episod av gulsot som redan hade inträffat under en tidigare graviditet eller med användning av andra hormonella preventivmedel, kommer din läkare att råda dig att sluta använda BELARA.
Om du har diabetes och ditt blodsockernivå är under kontroll och du tar BELARA kommer din läkare att övervaka dig noga så länge du tar BELARA. Den diabetesbehandling kan behöva ändras.
I sällsynta fall kan bruna fläckar uppträda på huden (chloasma), särskilt om de redan har dykt upp under en tidigare graviditet. Om du har en tendens att ha dessa fläckar, stanna inte i solen länge eller utsätt dig för ultravioletta strålar medan du tar BELARA.
- Störningar som kan påverkas negativt
Medicinsk övervakning krävs också:
- om du lider av epilepsi
- om du lider av multipel skleros;
- om du lider av kraftiga muskelkramper (tetani);
- om du lider av migrän
- om du lider av astma
- om du lider av hjärt- eller njurproblem
- om du lider av S: t Vitus dans (mindre chorea);
- om du är diabetiker
- om du har leversjukdom
- om du har fettmetabolismstörningar
- om du har en immunsystemsjukdom (inklusive lupus erythematosus)
- om du är betydligt överviktig
- om du har högt blodtryck
- om du har endometrios (vävnaden som kantar livmoderhålan, kallad endometrium, ligger utanför detta foder)
- om du har åderbråck eller lider av inflammation i venerna
- om du har blodproppar
- om du lider av bröstproblem (mastopati);
- om du har en godartad tumör (myom) i livmodern;
- om du har drabbats av blåsor (graviditetsherpes) under en tidigare graviditet
- om du lider av depression
- om du lider av kronisk inflammatorisk tarmsjukdom (Crohns sjukdom, ulcerös kolit).
Rådgör med din läkare om du har eller har haft något av ovanstående tillstånd, eller om du utvecklar ett som behandlas med BELARA.
Effektivitet
Om du har glömt att ta tabletter, har kräkningar eller diarré efter att ha tagit tabletten eller tar andra läkemedel kan effekten av ett hormonellt preventivmedel minska. I mycket sällsynta fall kan metaboliska störningar försämra preventivmedel. Även om du tar tabletterna korrekt kan ett hormonellt preventivmedel inte garantera fullständig preventivmedel.
Oregelbunden cykel
Särskilt under de första månaderna av att ta hormonella preventivmedel kan oregelbundna blödningar från slidan (intermenstruell blödning / urladdning) uppstå. Om oregelbunden blödning fortsätter i 3 månader eller återkommer i efterföljande regelbundna cykler, bör du kontakta din läkare.
Läckage kan också vara ett symptom på minskad preventivmedel.
I vissa fall, efter att ha tagit BELARA i 21 dagar, kan det inte finnas några abstinensblödningar. Om du har tagit pillren enligt instruktionerna i avsnitt 3 är det osannolikt att du är gravid. Om BELARA inte har tagits enligt instruktionerna . instruktioner innan avsaknad av abstinensblödning, graviditet måste säkert uteslutas innan du fortsätter använda.
Vilka droger eller livsmedel kan ändra effekten av?
Tala om för din läkare eller apotekspersonal om du tar, nyligen har tagit eller kan tänkas ta andra läkemedel. BELARAs preventivmedel kan ändras om du tar andra läkemedel samtidigt.
Dessa inkluderar epilepsimedicin (t.ex. fenytoin, karbamazepin och topiramat), läkemedel för behandling av tuberkulos (t.ex. rifampicin, rifabutin), vissa antibiotika som ampicillin, tetracykliner och griseofulvin, barbiturater, primidon, barbesaclone, modafinil, vissa läkemedel för att behandla HIV -infektion (t.ex. ritonavir) och produkter som innehåller johannesört (hypericum perforatum). Läkemedel som stimulerar intestinal peristaltik (t.ex. metoklopramid) och aktivt kol kan minska absorptionen av de aktiva ingredienserna i BELARA.
Du ska inte ta naturläkemedel som innehåller johannesört tillsammans med BELARA.
Om du tar ett läkemedel som innehåller ett av dessa ämnen (förutom johannesört) eller påbörjar behandling kan du fortsätta att ta BELARA men samtidigt som du tar dessa läkemedel måste du också använda en mekanisk preventivmetod (t.ex. kondom). Om du tar dessa läkemedel måste du använda ett mekaniskt preventivmedel i minst 7 dagar eller upp till 28 dagar efter avslutad behandling. Om långvarig behandling med ovanstående aktiva substanser är nödvändig måste du använda icke-hormonella preventivmedel Ask din läkare eller apotekspersonal för råd.
Om samtidig läkemedelsadministration fortsätter efter att tabletterna från COC -blisterförpackningen är färdiga, bör nästa förpackning startas utan det vanliga utsättningsintervallet.
Tala om för din läkare om du tar insulin eller andra läkemedel för att sänka blodsockernivån. Dosen av dessa läkemedel kan behöva ändras.
Vid användning av ett hormonellt preventivmedel kan utsöndringen av diazepam, cyklosporin, teofyllin eller prednisolon minskas, vilket resulterar i att effekten av dessa ämnen blir större och håller längre. Effekten av preparat som innehåller klofibrat, paracetamol, morfin eller lorazepam kan minskas om de används samtidigt med BELARA.
Kom ihåg att dessa uppgifter är giltiga även om du har tagit ett av dessa läkemedel strax innan du påbörjar BELARA -behandling.
Vissa laboratorietester för att kontrollera lever, binjurar och sköldkörtelns funktion, vissa blodproteiner, kolhydratmetabolism och blodkoagulation kan ändras när du tar BELARA. Så tala om för din läkare innan du tar ett blodprov att du tar BELARA.
Varningar Det är viktigt att veta att:
Graviditet och amning
BELARA är inte indicerat under graviditet. Om du blir gravid när du tar BELARA måste du omedelbart avbryta behandlingen. Användning av BELARA före graviditet motiverar inte abort. Om du tar BELARA medan du ammar, bör du komma ihåg att mängden mjölk kan minska och dess kvalitet ändras. Små mängder av de aktiva substanserna passerar in i mjölken. Hormonella preventivmedel som BELARA ska endast tas efter amning.
Köra och använda maskiner
Det finns inga kända negativa effekter av kombinerade hormonella preventivmedel på förmågan att framföra fordon eller använda maskiner
BELARA innehåller laktosmonohydrat
BELARA innehåller laktosmonohydrat. Om din läkare har sagt att du inte tål vissa sockerarter, kontakta din läkare innan du tar BELARA.
Dosering och användningssätt Hur man använder Belara: Dosering
Ta alltid detta läkemedel enligt läkarens anvisningar. Kontakta din läkare eller apotekspersonal om du är osäker.
Rekryteringsmetod
Oralt.
När och hur ska BELARA tas?
Ta den första tabletten från den som är markerad med motsvarande veckodag (t.ex. sol på söndag) och svälj den utan att tugga. Ta sedan en tablett varje dag i pilens riktning, om möjligt vid samma tid på dagen, helst på kvällen. Om möjligt bör intervallet mellan två tabletter vara 24 timmar. Angivelsen av de dagar som står på förpackningen hjälper dig att kontrollera att du har tagit tabletten den dagen.
Ta 1 tablett varje dag i 21 dagar. Efter det blir det 7 dagars paus. Normalt 2-4 dagar efter den sista tabletten börjar en menstruationsliknande abstinensblödning. Efter en 7-dagars paus, fortsätt att ta tabletterna från det nya BELARA-paketet utan att oroa dig om menstruationen inte är slut.
När kan jag börja ta BELARA?
Om du inte tog ett hormonellt preventivmedel (under din senaste menstruationscykel)
Ta den första BELARA -tabletten den första dagen i din mens.Preventivmedel börjar den första administreringsdagen och fortsätter under 7-dagars paus.
Om din menstruation redan har börjat, ta den första tabletten från dag 2 till dag 5 i din menstruation, även om mensen ännu inte är slut. I det här fallet måste du dock också använda ett annat preventivsystem under de första sju dagarna (7-dagarsregeln).
Om din mens har börjat i mer än 5 dagar måste du vänta till nästa mens och sedan börja ta BELARA.
Om du tog ett annat kombinerat hormonellt preventivmedel
Ta alla tabletter av det tidigare läkemedlet som vanligt. Du måste börja ta din BELARA -tablett dagen efter stoppet eller placebotablettintervallet för ditt tidigare kombinerade hormonella preventivmedel.
Om du tog ett hormonellt preventivmedel som endast är gestagen (minipill)
Om du använder ett hormonellt preventivmedel som endast innehåller gestagener kanske du inte har mens. I det här fallet ska den första BELARA -tabletten tas dagen efter den "sista" minipillen, men en annan preventivmetod måste också användas under de första sju dagarna.
Om du använde ett injicerbart hormonellt preventivmedel eller ett implantat
Ta den första BELARA -tabletten samma dag som implantatet tas bort eller den dag du skulle ha fått den nya injektionen, men du måste också använda en annan preventivmetod de första sju dagarna.
Om du har haft curettage eller missfall under graviditetens första trimester
Efter en curettage eller missfall kan du börja ta BELARA omedelbart. I det här fallet är det inte heller nödvändigt att använda en annan preventivmetod.
Efter förlossningen eller efter en abort under graviditetens andra trimester
Om du inte ammar kan du börja ta BELARA 21-28 dagar efter att ha skaffat barn. Det är inte heller nödvändigt att använda en annan preventivmetod.
Om mer än 28 dagar har gått sedan förlossningen måste du använda en annan preventivmetod utöver de första sju dagarna.
Om du har haft samlag tidigare måste du antingen "utesluta graviditet" eller vänta på ditt nästa menstruationsflöde innan du börjar ta BELARA.
Kom ihåg att du inte kan ta BELARA om du ammar (se avsnittet om graviditet och amning).
Hur lång tid ska jag ta BELARA?
Du kan ta BELARA så länge du vill, så länge intaget inte är begränsat av några hälsorisker. Efter att du slutat ta BELARA kan din nästa menstruation försenas i ungefär en vecka. Vad ska jag göra vid kräkningar eller diarré under behandling med BELARA? Om du har episoder med kräkningar eller diarré inom 4 timmar efter att du tagit en tablett är det möjligt att de aktiva substanserna i BELARA inte absorberas helt.Denna situation liknar den för den glömda tabletten och därför måste du genast ta en ny tablett från en tablett. Om möjligt, ta den nya tabletten inom 12 timmar efter att du tog den sista tabletten och fortsätt att ta BELARA vid vanlig tid. Om detta inte är möjligt eller om det redan har gått mer än 12 timmar, följ avsnitt 3 "Om du har glömt att ta BELARA "eller kontakta din läkare.
Överdosering Vad du ska göra om du har tagit för mycket Belara
Om du har tagit för stor mängd av BELARA
Det finns inga tecken på allvarliga berusningssymtom orsakade av intag av flera tabletter i en enda dos åt gången. Illamående, kräkningar och, hos unga tjejer, kan mild blodförlust uppstå. Kontakta i så fall en läkare som vid behov kommer att kontrollera vatten- och elektrolytbalansen och leverfunktionen.
Om du har glömt att ta BELARA
Om du har glömt att ta en tablett vid vanlig tidpunkt måste du ta den senast inom de närmaste 12 timmarna. I det här fallet behöver du inte använda andra preventivmetoder förutom och du kan fortsätta ta de andra tabletterna som vanligt.
Om fördröjningen är större än 12 timmar, garanteras inte längre BELARA preventivmedel.I detta fall måste du ta den glömda tabletten omedelbart och fortsätta ta BELARA som vanligt, även om det innebär att du måste ta två tabletter i en Men du kommer också att behöva använda en annan preventivmetod (t.ex. kondom) under de kommande sju dagarna. Om du tar slut på tabletterna i förpackningen under dessa sju dagar, börja omedelbart använda tabletterna från nästa förpackning med BELARA. ., utan att respektera 7-dagars paus (7-dagars regel). Uttagningsflödet kommer sannolikt inte att inträffa förrän den nya förpackningen är klar, dock kan accentuering av intermenstruell blödning eller urladdning uppstå när du tar tabletterna. ny förpackning.
Ju fler tabletter du har glömt, desto större är risken att skyddet mot graviditet minskar. Om du har glömt en eller flera tabletter under den första veckan och haft samlag veckan före glömningen, bör du överväga risken att bli gravid. Detsamma gäller om du glömmer en eller flera tabletter och om du inte har en "blödning i utsättningsintervallet". Kontakta i så fall din läkare.
Om du vill försena din mens
Även om det inte rekommenderas är det möjligt att fördröja menstruationscykeln (abstinensblödning) genom att byta direkt till ett nytt paket BELARA istället för utsättningstiden, tills det andra paketet är klart. Du kan uppleva urladdning (droppar eller blodfläckar) eller abstinensblödning när du använder det andra paketet. Efter den vanliga 7-dagars uppehållstiden, fortsätt med nästa förpackning. Innan du bestämmer dig för att försena menstruationen bör du rådfråga din läkare. vill flytta den första dagen i din menstruation Om du tar tabletterna enligt anvisningarna börjar din mens / abstinensblödning under ångerperioden. Om du vill flytta denna dag kan du göra det genom att förkorta ångerperioden (men Förläng det aldrig! Om ångerfristen till exempel börjar på en fredag och du vill flytta den till tisdag (3 dagar tidigare) måste du starta ett nytt paket 3 dagar tidigare än vanligt. Om du förkortar ångerperioden för mycket ( till exempel 3 dagar eller inte) då kanske du inte har några blödningar under denna karenstid. upphängningslampa.
Om du är osäker på hur du ska gå tillväga, rådfråga din läkare.
Om du slutar att ta BELARA
När du slutar ta BELARA återgår äggstockarna snabbt till full aktivitet och du kan bli gravid. Fråga din läkare eller apotekspersonal om du har ytterligare frågor om användningen av detta läkemedel.
Biverkningar Vilka är biverkningarna av Belara
Liksom alla läkemedel kan detta läkemedel orsaka biverkningar men alla användare behöver inte få dem. Om du får några biverkningar, särskilt om de är allvarliga eller ihållande, eller om det sker någon förändring i din hälsa som du tror kan bero på BELARA, tala om det för din läkare.
En ökad risk att utveckla blodproppar i venerna (venös tromboembolism (VTE)) eller blodproppar i artärerna (arteriell tromboembolism (ATE)) finns hos alla kvinnor som tar kombinerade hormonella preventivmedel. För mer detaljerad information om de olika riskerna med "att ta kombinerade hormonella preventivmedel, se avsnittet" Vad du behöver veta innan du använder BELARA ".
Frekvensen av rapporterade biverkningar definieras enligt följande:
Mycket vanliga: kan drabba fler än 1 av 10 personer Illamående, vaginal urladdning, mensvärk, ingen menstruation, abstinensblödning, urladdning, huvudvärk, sinusvärk
Vanliga: kan drabba upp till 1 av 10 personer Depression, irritabilitet, nervositet, yrsel, migrän (och / eller deras förvärring), synstörningar, kräkningar, akne, magsmärta, trötthet, tyngdkänsla i benen, ansamling av vatten, viktökning, ökat blodtryck Mindre vanliga: kan förekomma hos upp till 1 av 100 personer Magsmärta, läkemedelsöverkänslighet inklusive allergisk reaktion, mullrande tarmar, diarré, pigmenteringsproblem, bruna fläckar i ansiktet, håravfall, torr hud, muskelproblem, urladdning från brösten, godartade förändringar i bröstets bindväv, svampinfektion i slidan, minskad libido, tendens att svettas, förändringar i blodfett inklusive ökade triglycerider
Sällsynta: kan drabba upp till 1 av 1 000 personer Konjunktivit, obehag vid kontaktlinser, dövhet, tinnitus, högt blodtryck, lågt blodtryck, cirkulationskollaps, åderbråck,
Skadliga blodproppar i en ven eller artär, till exempel:
- i ett ben eller en fot (DVT)
- i en lunga (PE)
- hjärtattack
- stroke
- mini-stroke eller tillfälliga stroke-liknande symptom, känd som en övergående ischemisk attack (TIA)
- blodproppar i levern, magen / tarmarna, njurarna eller ögat.
Chansen att utveckla en blodpropp kan vara högre om du har andra tillstånd som ökar denna risk (se avsnittet för mer information om tillstånd som ökar risken för blodproppar och symtomen på en blodpropp).
Nässelutslag, eksem, inflammerad hud, klåda, försämring av psoriasis, överflödig kropps- eller ansiktshår, förstorade bröst, inflammation i slidan, längre och / eller mer intensiv menstruation, premenstruellt syndrom (fysiska och känslomässiga problem före menstruationens början), ökad aptit.
Mycket sällsynta: kan förekomma hos upp till 1 av 10 000 personer
Erythema nodosum
Kombinerade hormonella preventivmedel har också kopplats till ökad risk för allvarlig sjukdom och biverkningar:
- Risk för blockering av vener och artärer
- Risk för gallvägssjukdom
- Risk för tumörer (t.ex. levertumörer, som i isolerade fall har orsakat allvarlig och dödlig blödning i bukhålan, livmoderhalscancer och bröstcancer.
- Förvärring av kronisk inflammatorisk tarmsjukdom (Crohns sjukdom, ulcerös kolit)
Läs informationen i avsnitt 2 noggrant och kontakta omedelbart din läkare vid behov.
Rapportering av biverkningar
Tala med din läkare eller apotekspersonal om du får några biverkningar. Detta inkluderar eventuella biverkningar som inte nämns i denna bipacksedel. Du kan också rapportera biverkningar direkt via det nationella rapporteringssystemet på https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Genom att rapportera biverkningar kan du hjälpa till att ge mer information om säkerheten för detta läkemedel.
Giltighetstid och lagring
Förvaras vid högst 30 ° C. Förvara detta läkemedel utom syn- och räckhåll för barn.
Använd inte detta läkemedel efter utgångsdatum som anges på kartongen och blisterförpackningen (terapiförlopp) efter EXP. Utgångsdatumet avser den sista dagen i den månaden.
Kasta inga läkemedel i avloppsvatten eller hushållsavfall. Fråga din apotekare om hur du ska kasta läkemedel som du inte längre använder. Detta hjälper till att skydda miljön.
Vad BELARA innehåller
- De aktiva ingredienserna är etinylestradiol och klormadinonacetat. En filmdragerad tablett innehållande 0,030 mg etinylestradiol och 2,0 mg klormadinonacetat
- Övriga ingredienser är:
Tablettkärna: laktosmonohydrat, majsstärkelse, povidon K 30, magnesiumstearat
Beläggning: hypromellos, laktosmonohydrat, makrogol 6000, propylenglykol, talk, titandioxid (E171), röd järnoxid (E172)
Beskrivning av hur BELARA ser ut och förpackningens innehåll
BELARA finns i förpackningar med 21 runda, något rosa, filmdragerade tabletter för varje blister (terapikurs).
Förpackningsstorlekar: 1x21, 3x21, 6x21, 13x21 filmdragerade tabletter.
Alla förpackningsstorlekar kanske inte marknadsförs.
Bipacksedel: AIFA (Italian Medicines Agency). Innehåll publicerat i januari 2016. Den information som finns finns kanske inte uppdaterad.
För att få tillgång till den senaste versionen är det lämpligt att gå till AIFA (Italian Medicines Agency) webbplats. Ansvarsfriskrivning och användbar information.
01.0 LÄKEMEDLETS NAMN
BELARA
02.0 KVALITATIV OCH KVANTITATIV SAMMANSÄTTNING
En filmdragerad tablett innehåller: 2 mg klormadinonacetat, 0,030 mg etinylöstradiol
För hjälpämnen, se avsnitt 6.1.
03.0 LÄKEMEDELSFORM
Filmdragerade tabletter.
Runda, lite rosa filmdragerade tabletter.
04.0 KLINISK INFORMATION
04.1 Terapeutiska indikationer
Hormonellt preventivmedel.
04.2 Dosering och administreringssätt
Administrering av tabletterna
Varje tablett ska tas vid samma tidpunkt varje dag (helst på kvällen) i 21 dagar i följd. Administrationen måste avbrytas under de kommande sju dagarna. menstruationsliknande blödning bör börja två till fyra dagar efter att du tagit den sista tabletten. Administrationen ska återupptas efter 7 dagars avstängning med en ny blister med BELARA, oavsett om blödningen har upphört eller fortsätter.
Tabletterna måste avlägsnas från blistret och sväljas hela, vid behov med lite vatten, välj den som är markerad med motsvarande veckodag. Tabletterna ska tas dagligen i pilens riktning.
Start av terapi
När ett annat hormonellt preventivmedel inte har tagits (under den senaste menstruationscykeln)
Den första tabletten ska tas den första dagen i din mens. Om den första tabletten tas första menstruationsdagen börjar preventivmedlet från den första behandlingsdagen och fortsätter även under de sju lediga dagarna.
Den första tabletten kan också tas från dag 2 till dag 5. i menstruationsperioden oavsett om blödningen har upphört eller inte. I detta fall måste ytterligare preventivmedel vidtas under de första sju dagarna av administreringen.
Om din menstruation har börjat i mer än 5 dagar måste du vänta på nästa menstruation för att påbörja behandling med BELARA.
Byt till BELARA från ett annat hormonellt preventivmedel
Byte från hormonellt preventivmedel till 22 dagar eller 21 dagar: alla dina tidigare preventivmedel ska tas som vanligt. Den första BELARA -tabletten ska tas nästa dag. I det här fallet finns det inget intervall mellan de två behandlingarna och du behöver inte vänta på nästa menstruation för att påbörja behandling med BELARA. Inga andra preventivmedel är nödvändiga.
Byt från hormonellt preventivmedel i förpackningar med 28 tabletter: BELARA måste startas efter avslutad "sista" aktiva "tablett i förpackningen (dvs efter att ha tagit den 21: e eller 22: e tabletten). Den första BELARA -tabletten måste tas nästa dag. Det får inte finnas något mellanrum mellan de två behandlingarna och du behöver inte vänta till nästa menstruation för att påbörja behandling med BELARA Inga andra preventivmedel behövs.
Byt från ett preventivmedel som endast innehåller gestagen (minipiller): den första tabletten av BELARA ska tas dagen efter att gestagen har stoppats. Andra preventivmedel bör användas under de första sju dagarna.
Byt från ett injicerbart eller implantat hormonellt preventivmedel: Du kan börja med BELARA på dagen för implantatborttagning eller dagen då nästa injektion var planerad. Ytterligare preventivmedel måste vidtas under de första sju dagarna.
Efter en första trimester curettage eller abort
Efter curettage eller abort under första trimestern kan administrering av BELARA startas omedelbart. Inga andra preventivmedel är nödvändiga.
Efter förlossning eller efter curettage eller abort i andra trimestern
Efter förlossningen kan administrering till icke-ammande mammor påbörjas 21-28 dagar efter förlossningen; i detta fall behövs ingen annan preventivmetod.
Om administreringen börjar mer än 28 dagar efter leverans krävs ytterligare preventivmedel under de första sju dagarna av behandlingen med BELARA. Om patienten har haft samlag under tiden bör en eventuell graviditet uteslutas innan behandling påbörjas eller väntas på nästa menstruation.
Amning (se 4.6)
BELARA ska inte användas till kvinnor som ammar.
Efter avslutad behandling med BELARA
Efter avslutad behandling med BELARA kan den första menstruationscykeln försenas med cirka 1 vecka.
Felaktigt antagande
Om du har glömt att ta en tablett, men ändå tar den inom 12 timmar, behövs inga ytterligare preventivmedel.
Efterföljande tabletter ska tas som vanligt.
Om mer än 12 timmar har gått sedan glömningen minskas preventivmedlet Den glömda tabletten ska tas omedelbart. Följande tabletter ska tas vid vanlig tidpunkt. Dessutom måste ytterligare mekaniska preventivmedel, såsom kondomer, vidtas under de kommande sju dagarna. Om dessa sju dagar går utöver förpackningens slut ska nästa förpackning med BELARA startas omedelbart efter avslutad föregående, dvs utan avbrott (7 dagars regel). Menstruationsflöde kommer sannolikt inte att inträffa förrän efter det andra paketet är klart. Intermenstruell blödning eller "spotting" kan dock inträffa när du tar tabletterna. Om flödet misslyckas efter det att andra förpackningen är klar bör ett graviditetstest utföras.
Anvisningar vid kräkning
Om kräkningar inträffar inom 3-4 timmar efter att du tagit tabletten eller om allvarlig diarré inträffar, kan absorptionen vara ofullständig och "adekvat preventivmedel säkerställs inte. I detta fall måste instruktionerna i paragrafen ovan följas." Felaktigt antagande ".
Att ta BELARA bör fortsätta, men ytterligare mekaniska preventivmedel bör vidtas under resten av cykeln.
04.3 Kontraindikationer
P -piller ska inte användas under de villkor som anges nedan. Dessutom måste användningen av BELARA avbrytas omedelbart i händelse av en av dessa situationer:
• Tidigare eller pågående venös eller arteriell trombos (t.ex. djup venetrombos, lungemboli, hjärtinfarkt, stroke)
• prodrom eller första tecken på trombos, tromboflebit eller emboliska symtom, till exempel övergående ischemisk attack, angina pectoris
• schemalagd operation (minst 4 veckor före operationen) och för perioder av orörlighet, till exempel efter olyckor (t.ex. gips efter en olycka)
• diabetes mellitus med kärlbesvär
• okontrollerad diabetes
• okontrollerad hypertoni eller signifikant ökning av blodtrycket (värden konsekvent över 140/90 mm Hg)
• hepatit, gulsot, nedsatt leverfunktion tills leverfunktionsvärdena har återgått till det normala
• generaliserad klåda, kolestas, särskilt under en tidigare graviditet eller östrogenbehandling
• Dubin-Johnsons syndrom, Rotors syndrom, gallflödesstörningar
• tidigare eller nuvarande levercancer
• svår epigastrisk smärta, leverförstoring eller symtom på intra-abdominal blödning (se avsnitt 4.8)
• uppkomst eller återfall av porfyri (alla 3 former, särskilt förvärvad porfyri)
• förekomst eller historia av hormonkänsliga maligna tumörer t.ex. bröst eller livmoder
• allvarliga förändringar i lipidmetabolismen
• pankreatit eller tidigare pankreatit i samband med svår hypertriglyceridemi
• migrän eller frekventa attacker av huvudvärk av ovanlig intensitet
• migrän med fokala neurologiska symptom (åtföljande migrän)
• sensoriska störningar med akut debut, t.ex. nedsatt syn eller hörsel
• motoriska störningar (särskilt pares)
• ökad frekvens av epileptiska anfall
• allvarlig depression
• otoskleros förvärras under tidigare graviditeter
• amenorré av okänd orsak
• endometrial hyperplasi
• genital blödning av okänd orsak
• överkänslighet mot klormadinonacetat, etinylöstradiol eller hjälpämnen
Förekomsten av en allvarlig riskfaktor eller flera riskfaktorer för venös eller arteriell trombos kan utgöra en kontraindikation (se avsnitt 4.4).
04.4 Särskilda varningar och lämpliga försiktighetsåtgärder vid användning
Varningar
Rökning ökar risken för allvarliga kardiovaskulära biverkningar i samband med användning av kombinerade p -piller Risken ökar med åldern och med antalet cigaretter och är mycket uttalad hos kvinnor över 35 år. Rökningspatienter över 35 år måste använda andra preventivmetoder.
COC -administrering medför en ökad risk för allvarliga sjukdomar, såsom hjärtinfarkt, tromboembolism, stroke eller levercancer.
Andra riskfaktorer som hypertoni, hyperlipidemi, fetma och diabetes ökar tydligt risken för sjuklighet och dödlighet.
I närvaro av något av följande tillstånd eller riskfaktorer bör nyttan av att administrera BELARA vägas mot riskerna och diskuteras med patienten innan behandlingen påbörjas. Om en av dessa sjukdomar eller riskfaktorer förvärras under behandlingen bör patienten kontakta sin läkare. Läkaren måste sedan avgöra om behandlingen ska avbrytas.
Tromboemboli och andra kärlsjukdomar
Resultaten av epidemiologiska studier indikerar ett samband mellan användning av orala preventivmedel och den ökade risken för venös och arteriell trombos och tromboembolism såsom hjärtinfarkt, stroke, djup venetrombos och lungemboli. Dessa händelser är sällsynta.
Användning av kombinerade orala preventivmedel medför en ökad risk för venös tromboembolism (VTE) jämfört med dem som inte använder dem.Risken för VTE är större under det första året av att använda ett kombinerat oralt preventivmedel. mindre än den som är förknippad med graviditet som uppskattas i 60 fall per 100 000 graviditeter. Resultatet av VTE är dödligt i 1-2% av fallen.
Det är inte känt om BELARA påverkar förekomsten av dessa händelser i jämförelse med andra p -piller.
Venös tromboembolisk risk ökar med följande faktorer:
• ålder
• positiv familjehistoria (t.ex. venös eller arteriell trombos hos syskon eller föräldrar i relativt ung ålder). Om man misstänker en ärftlig disposition är det att föredra att begära en specialistundersökning innan man beslutar om användning av p -piller.
• långvarig immobilisering (se avsnitt 4.3)
• fetma (kroppsmassindex> 30 kg / m2).
Risken för arteriell tromboembolism ökar med:
• ålder
• rök
• dyslipoproteinemi
• fetma (kroppsmassindex> 30 kg / m2)
• hypertoni
• hjärtklaff dysfunktion
• förmaksflimmer
• familjehistoria av arteriell tromboembolism hos syskon eller föräldrar i relativt ung ålder. Om man misstänker ärftlig predisposition är det att föredra att begära en specialistundersökning innan man beslutar om användning av p -piller.
Andra medicinska tillstånd relaterade till blodcirkulationen är: diabetes mellitus, SLE, hemolytiskt uremiskt syndrom, kronisk inflammatorisk tarmsjukdom (Crohns sjukdom, ulcerös kolit), sicklecellanemi.
Med hänsyn till nytta / risk -förhållandet måste man komma ihåg att adekvat behandling av ovanstående sjukdomar kan minska risken för trombos.
Biokemiska faktorer, som indikerar en ärftlig eller förvärvad anlag för venös eller arteriell trombos, är: resistens mot APC (aktiverat protein C), hyperhomocystinemi, antitrombin III-brist, protein C-brist, protein S-brist, antifosfolipidantikroppar (antikroppar anti-kardiolipin , lupusantikoagulantia).
Den ökade tromboemboliska risken under puerperiet måste beaktas.
Det finns ingen gemensam åsikt om det möjliga sambandet mellan ytlig tromboflebit och / eller åderbråck och etiologin för venös tromboemboli.
Symtom på en venös eller arteriell trombos kan vara:
• smärta och / eller svullnad i ett ben
• plötslig och svår bröstsmärta med eller utan bestrålning till vänster arm
• plötslig väsande andning, plötslig hostattack av okänd orsak
• oväntad intensiv och ihållande huvudvärk
• plötslig förlust av syn, diplopi, dysartri eller afasi
• yrsel, medvetslöshet som i vissa fall kan inkludera en fokal epilepsiattack
• plötslig svaghet eller domningar på ena sidan av kroppen eller en del av den
• motorstörningar
• akut buksmärta.
Kvinnor som tar p -piller bör informeras om att de bör konsultera sin läkare vid eventuella symtom på trombos.BELARA bör avbrytas om trombos misstänks eller bekräftas.
Den ökade frekvensen och intensiteten av migränattacker när du tar BELARA (vilket kan vara ett prodromalt tecken på cerebrovaskulär olycka) kan vara en anledning till att behandlingen med p -piller omedelbart avbryts.
Tumörer
Epidemiologiska studier har visat en ökad risk för livmoderhalscancer i samband med långvarig användning av orala preventivmedel hos patienter med humana papillomavirusinfektioner, men andra faktorers roll i denna händelse diskuteras, (t.ex. antalet partners eller "användning av mekaniska preventivmedel) (se även "medicinska kontroller").
En metaanalys av 54 epidemiologiska studier visade att vid användning av orala preventivmedel finns det en liten ökning av risken för bröstcancer (RR = 1,24). Ökningen av risken är övergående och minskar gradvis inom 10 år efter att läkemedelsbehandling. Dessa studier ger ingen indikation på orsakerna. Den ökade risken kan hänföras till tidig upptäckt av bröstcancer hos patienter som tar p -piller, de biologiska effekterna av p -piller eller båda.
I sällsynta fall har godartade levertumörer och i ännu sällsyntare fall maligna tumörer hittats hos patienter som tar orala preventivmedel. I enstaka fall har dessa tumörer orsakat allvarliga intraabdominala blödningar. Vid svår buksmärta som inte avtar spontant, av hepatomegali eller tecken på intraabdominal blödning, bör risken för levercancer övervägas och BELARA ska avbrytas.
Andra förhållanden
Måttliga ökningar av blodtrycket har observerats hos många patienter som tar orala preventivmedel men kliniskt signifikanta ökningar är sällsynta. Korrelationen mellan oral p -piller och kliniskt manifest hypertoni har ännu inte bekräftats. Om ökningen av blodtrycket under behandlingen med BELARA är kliniskt relevant, måste läkaren avbryta BELARA och börja antihypertensiv terapi.
Hos patienter med en historia av graviditetsherpes kan det förekomma återkommande när de tar p -piller. Hos patienter med hypertriglyceridemi eller med en familjehistoria av hypertriglyceridemi ökar risken för pankreatit som behandlas med CHC. Akuta eller kroniska leversjukdomar kan kräva att COC -behandlingen avbryts tills leverfunktionsvärdena har normaliserats.
Orala preventivmedel kan förändra perifer insulinresistens eller glukostolerans. Därför bör diabetespatienter som använder orala preventivmedel övervakas noggrant.
I sällsynta fall kan chloasma förekomma, särskilt hos kvinnor som tidigare haft chloasma gravidarum. Patienter med tendens till klasma bör undvika exponering för sol och ultravioletta strålar när de använder orala preventivmedel.
Patienter med sällsynta ärftliga problem med galaktosintolerans, Lapp-laktasbrist eller glukos-galaktosmalabsorption bör inte ta detta läkemedel.
Försiktighetsåtgärder
Administrering av östrogen eller p -piller kan ha negativa effekter på vissa tillstånd eller sjukdomar.
En "noggrann medicinsk observation är nödvändig i dessa fall:
• epilepsi
• multipel skleros
• tetany
• migrän (se avsnitt 4.3)
• astma
• hjärt- eller njursvikt
• chorea minor
• diabetes mellitus (se avsnitt 4.3)
• leversjukdom (se avsnitt 4.3)
• förändringar i lipidmetabolismen (se avsnitt 4.3)
• autoimmuna sjukdomar (inklusive systemisk lupus erythematosus)
• fetma
• hypertoni (se avsnitt 4.3)
• endometrios
• åderbråck
• flebit (se avsnitt 4.3)
• hemokoagulationsstörningar (se avsnitt 4.3)
• mastopati
• livmodermyom
• graviditetsherpes
• depression (se avsnitt 4.3)
kronisk inflammatorisk tarmsjukdom (Crohns sjukdom, ulcerös kolit, se avsnitt 4.3)
Medicinska kontroller
Innan orala preventivmedel ordineras bör en fullständig personlig och familjehistorisk historia tas med hänsyn till kontraindikationer (se avsnitt 4.3) och riskfaktorer (se avsnitt 4.4) och en medicinsk undersökning bör utföras. Kontrollen måste upprepas minst en gång om året under användning av BELARA. Periodisk övervakning av det allmänna hälsotillståndet är också viktigt eftersom vissa kontraindikationer (t.ex. övergående ischemiska attacker) eller vissa riskfaktorer (t.ex. familjehistoria av venös eller arteriell trombos) kan uppträda för första gången under preventivbehandling oralt. Besöket bör omfatta blodtryckskontroll, bröst- och bukundersökning, gynekologisk undersökning, vaginalt utstryk samt lämpliga laboratorietester. Patienter bör informeras om att orala preventivmedel, inklusive BELARA, inte skyddar mot HIV -infektion (AIDS) eller andra sexuellt överförbara sjukdomar.
Minskning av effektiviteten
Saknar en tablett (se "Felaktigt intag"), kräkningar eller tarmsjukdomar som leder till diarré, långvarig administrering av vissa läkemedel (se avsnitt 4.5) eller sällan metaboliska störningar kan minska preventivmedlet.
Förändringar av cykeln
Intermenstruell blödning eller blödning
Alla orala preventivmedel kan orsaka oregelbunden blödning (spotting eller intermenstruell blödning), särskilt under de första månaderna av användning. Om intermenstruell blödning kvarstår eller inträffar efter tidigare regelbundna cykler under administrering av BELARA, bör en medicinsk kontroll utföras för att utesluta graviditet eller organisk sjukdom. Efter uteslutning av graviditet eller organisk sjukdom kan administreringen av BELARA fortsätta eller det är möjligt att byta till användning av en annan produkt. Intermenstruell blödning kan vara en indikation på "otillräcklig preventivitetseffekt" (se "Felaktig användning", "Anvisningar vid kräkningar" och avsnitt 4.5).
Frånvaro av menstruationsflöde
Efter 21 dagars intag uppträder vanligtvis en "abstinensblödning". Ibland, särskilt under de första behandlingsmånaderna, kan flödet inte inträffa; detta fenomen ska inte tolkas som minskad preventiv effekt. Om flödet inte uppstår efter en cykel där inga tabletter har glömts, 7-dagarsintervallet inte har förlängts, inga andra läkemedel har tagits och inga kräkningar eller diarré har inträffat, befruktning är inte troligt och BELARA kan fortsätta. Om BELARA inte har tagits enligt instruktionerna före den missade abstinensblödningen eller om abstinensblödningen inte inträffar under två på varandra följande cykler måste graviditet uteslutas innan administrering fortsätter.Växtbaserade produkter som innehåller johannesört (Hypericum perforatum) bör ska inte användas samtidigt med BELARA -behandling (se avsnitt 4.5).
04.5 Interaktioner med andra läkemedel och andra former av interaktion
Interaktion mellan etinylöstradiol, östrogenkomponenten i BELARA, med andra läkemedel kan öka eller minska plasmakoncentrationerna av etinylöstradiol.Om det krävs långvarig behandling med dessa aktiva substanser bör icke-hormonella preventivmetoder användas.Reducerade koncentrationer av plasmakoncentrationer av etinylestradiol kan öka intermenstruell blödning och cykelstörningar och minska preventivmedlet av BELARA; förhöjda plasmanivåer av etinylestradiol kan öka förekomsten och allvarligheten av biverkningar.
Följande läkemedel eller aktiva substanser kan minska plasmakoncentrationen av etinylestradiol:
• alla läkemedel som ökar gastrointestinal motilitet (t.ex. metoklopramid) eller minskar absorptionen (t.ex. aktivt kol)
• aktiva substanser som inducerar levermikrosomala enzymer, såsom rifampicin, rifabutin, barbiturater, antiepileptika (t.ex. karbamazepin, fenytoin och topiramat), griseofulvin, barbexaklon, primidon, modafinil, vissa proteashämmare (t.ex. ritonavir) och Hypericum perforatum (se Hypericum perforatum) ) 4.4).
• vissa antibiotika (t.ex. ampicillin, tetracyklin) hos vissa patienter, möjligen på grund av östrogens minskade enteropatiska cirkulation.
Vid samtidig behandling med dessa läkemedel eller aktiva substanser och BELARA bör ytterligare mekaniska preventivmetoder användas under behandlingsperioden och därefter i sju dagar.Med aktiva substanser som minskar plasmakoncentrationen av etinylestradiol genom induktion av levermikrosomala enzymer, bör ytterligare mekaniska preventivmetoder användas upp till 28 dagar efter avslutad behandling.
Följande läkemedel eller aktiva substanser kan öka plasmakoncentrationen av etinylestradiol:
• aktiva substanser som hämmar sulfationen av etinylestradiol i tarmväggen (t.ex. askorbinsyra eller paracetamol)
• atorvastatin (ökar AUC för etinylestradiol med 20%)
• aktiva substanser som hämmar levermikrosomala enzymer, såsom imidazol, svampdödande medel (t.ex. fukonazol), indinavir eller troleandomycin.
Etinylöstradiol kan modifiera metabolismen av andra aktiva substanser:
• hämmar levermikrosomala enzymer och ökar därmed plasmakoncentrationen av aktiva substanser som diazepam (och andra bensodiazepiner som metaboliseras genom hydroxylering), cyklosporin, teofyllin och prednisolon
• genom att inducera hepatisk glukurokonjugation och följaktligen minska plasmakoncentrationen av klofibrat, paracetamol, morfin och lorazepam.
Behovet av insulin eller orala antidiabetika kan förändras till följd av effekten på glukostoleransen (se avsnitt 4.4).
Detta kan också vara fallet för nyligen tagna mediciner.
Produktresumén för det förskrivna läkemedlet bör läsas noggrant för eventuell interaktion med BELARA.
Labb test
Under administrering av p -piller kan resultaten av vissa laboratorietester ändras, inklusive lever-, binjur- och sköldkörtelfunktionstester, plasmanivåer av bärarproteiner (t.ex. SHBG, lipoproteiner) och parametrar för kolhydratmetabolism, hemokoagulering och fibrinolys. Naturen och omfattningen av dessa förändringar är delvis beroende av arten och dosen av det använda hormonet.
04.6 Graviditet och amning
BELARA är inte indicerat under graviditet. Graviditet måste uteslutas innan läkemedlet administreras. Skulle början av graviditeten inträffa under behandling med BELARA, ska läkemedlet avbrytas omedelbart. De flesta epidemiologiska studier som hittills har uteslutit kliniska bevis på teratogena eller fetotoxiska effekter när östrogener, i kombination med andra gestagen, av misstag tas under graviditet i doser liknande Även om djurstudier har visat tecken på reproduktionstoxicitet (se avsnitt 5.3), har kliniska data om mer än 330 mänskliga graviditeter exponerade för klormadinonacetat inga embryotoxiska effekter.
Amning kan påverkas av östrogen eftersom det kan förändra mängden och sammansättningen av bröstmjölk. Små mängder av preventivmedel och / eller deras metaboliter kan utsöndras i bröstmjölk och påverka barnet. Därför ska BELARA inte tas under amning.
04.7 Effekter på förmågan att framföra fordon och använda maskiner
Hormonella preventivmedel har inte visat sig påverka förmågan att framföra fordon eller använda maskiner negativt.
04.8 Biverkningar
Kliniska studier med BELARA har visat att de vanligaste biverkningarna (> 20%) är intermenstruell blödning (intermenstruell blödning och spotting), huvudvärk och ömhet i bröstet.
Följande biverkningar rapporterades efter administrering av BELARA i en klinisk studie med 1629 kvinnor.
Deras frekvens definieras enligt följande:
- mycket vanligt (≥1 / 10)
- vanligt (≥1 / 100,
- ovanligt (≥1 / 1000,
- sällsynta (≥1 / 10 000,
- mycket sällsynt (
Psykiatriska störningar
Vanliga: depressivt tillstånd, irritabilitet, nervositet.
Förändringar i nervsystemet
Vanliga: yrsel, migrän (och / eller försämring av migrän).
Ögonbesvär
Vanliga: synstörningar.
Sällsynta: konjunktivit, obehag vid användning av kontaktlinser.
Förändringar av hörsel- och vestibulära apparater
Sällsynta: plötslig hörselnedsättning, tinnitus.
Förändringar av kärlsystemet
Sällsynta: hypertoni, hypotoni, kardiovaskulär kollaps, åderbråck.
Förändringar i mag -tarmsystemet
Mycket vanligt: illamående.
Vanliga: kräkningar.
Mindre vanliga: buksmärtor, buksvullnad, diarré.
Förändringar av hud och subkutan vävnad
Vanligt: akne.
Mindre vanliga: pigmentfel, klasma, håravfall, torr hud.
Sällsynta: urtikaria, allergiska reaktioner, eksem, erytem, klåda, försämring av psoriasis, hirsutism.
Mycket sällsynta: erythema nodosum.
Förändringar av muskuloskeletala systemet, bindväv och ben
Mindre vanliga: ryggont, muskelsjukdomar.
Störningar i reproduktionssystemet och bröstet
Mycket vanliga: vaginal urladdning, dysmenorré, amenorré.
Vanliga: bäckensmärta.
Mindre vanliga: galaktorré, fibrocystisk mastopati, genital candidiasis, ovariecysta.
Sällsynta: bröstförstoring, vulvovaginit, menorragi, premenstruellt syndrom.
Allmän oro
Vanligt: trötthet, tyngd i benen, vätskeansamling, viktökning.
Mindre vanliga: minskad libido, svettning.
Sällsynt: ökad aptit.
Kontrollprov
Vanligt: ökat blodtryck.
Mindre vanliga: lipidförändringar i blodet, inklusive hypertriglyceridemi.
Följande biverkningar har också observerats under administrering av p -piller:
• administrering av kombinerade orala preventivmedel är som bekant associerad med en ökad risk för venös och arteriell tromboemboli (venös trombos, lungemboli, stroke, hjärtinfarkt). Denna risk kan förvärras av andra associerade faktorer (se avsnitt 4.4)
• en ökad risk för gallvägssjukdom har rapporterats i vissa studier om långvarig administrering av p-piller. Möjligheten till gallstenbildning under behandling med östrogeninnehållande produkter är kontroversiell.
• i sällsynta fall har godartade och mer sällan maligna levertumörer observerats efter administrering av hormonella preventivmedel, i isolerade fall har dessa tumörer orsakat allvarliga, livshotande intraabdominala blödningar (se avsnitt 4.4).
• försämring av inflammatorisk tarmsjukdom (Crohns sjukdom, ulcerös kolit, se även avsnitt 4.4).
För andra allvarliga biverkningar, såsom livmoderhalscancer eller bröstcancer, se avsnitt 4.4.
04.9 Överdosering
Det finns ingen information om allvarliga toxiska effekter vid överdosering. Följande symtom kan förekomma: illamående, kräkningar och, särskilt i början av tonåren, blygsam vaginal blödning. Det finns inga motgift; behandlingen är symtomatisk. I sällsynta fall kan övervakning av elektrolytbalansen och leverfunktionen vara nödvändig.
05.0 FARMAKOLOGISKA EGENSKAPER
05.1 Farmakodynamiska egenskaper
Farmakoterapeutisk grupp: systemiska hormonella preventivmedel, monofasiska preparat med
Med fortsatt användning av BELARA i 21 dagar sker hämning av hypofysekretion av FSH och LH och därför undertryckande av ägglossning. Endometrium förökar sig med efterföljande sekretorisk transformation. Konsistensen i livmoderhalsens slem ändras. Detta förhindrar migrering av spermier genom livmoderhalsen och förändrar spermiernas rörlighet.
Den lägsta dagliga klormadinonacetatdosen för fullständig hämning av ägglossning är 1,7 mg. Den totala dosen för fullständig endometrial transformation är 25 mg per cykel.
Klormadinonacetat är ett anti-androgenprogestin. Dess effekt är baserad på dess förmåga att förtränga androgenhormoner från deras receptorer.
Klinisk effekt
I kliniska studier som undersökte administrering av BELARA i upp till 2 års behandling hos 1655 kvinnor, omfattande mer än 22 000 menstruationscykler, inträffade 12 graviditeter. Hos 7 kvinnor under befruktningsperioden fanns intagningsfel, sjukdomar som orsakade illamående eller kräkningar, samtidig administrering av läkemedel som är kända för att minska preventivmedlet av hormonella preventivmedel.
05.2 Farmakokinetiska egenskaper
Klormadinonacetat (CMA)
Absorption
Efter oral administrering absorberas CMA snabbt och nästan helt. Den systemiska biotillgängligheten för CMA är hög eftersom den inte utsätts för hepatisk första -pass -metabolism. Maximala plasmanivåer uppnås efter 1-2 timmar.
Distribution
Andelen CMA som är bunden till plasmaproteiner, huvudsakligen albumin, är större än 95%. CMA har emellertid ingen bindningsaffinitet för SHBG eller CBG. I organismen deponeras CMA huvudsakligen i fettvävnaden.
Ämnesomsättning
Flera reduktions- och oxidationsprocesser och glukuronid- och sulfatkonjugering resulterar i ett antal metaboliter. De huvudsakliga metaboliterna i mänsklig plasma är 3α och 3β-hydroxi-CMA, vars halveringstid inte väsentligt skiljer sig från den för icke-metaboliserad CMA. 3α-hydroxidmetaboliterna visar att de har en "antiandrogen aktivitet som liknar CMA. I urinen är metaboliterna av CMA övervägande konjugerade. Efter enzymatisk klyvning är huvudmetaboliten 2α-hydroxi-CMA utöver 3-hydroximetaboliterna och dihydroximetaboliter.
Eliminering
CMA rensas från plasma med en halveringstid på cirka 34 timmar efter engångsdos och cirka 36-39 timmar efter upprepade doser. CMA och dess metaboliter, efter oral administrering, utsöndras av både njurarna och avföringen i en liknande procentandel.
Etinylöstradiol (EE)
Absorption
EE absorberas snabbt och nästan helt efter oral administrering; den genomsnittliga plasmatoppen nås på cirka 1,5 timmar. På grund av presystemisk konjugering och hepatisk första passmetabolism är den absoluta biotillgängligheten cirka 40% och föremål för betydande interindividuell variation (20-65%).
Distribution
Plasmakoncentrationen av EE som rapporteras i litteraturen kännetecknas av en markant variation. Cirka 98% av EE är bunden till plasmaproteiner, nästan uteslutande till albumin.
Ämnesomsättning
Liksom naturliga östrogener omvandlas EE genom cytokrom P-450 genom hydroxylering av den aromatiska ringen. Huvudmetaboliten är 2-hydroxi-EE som ytterligare metaboliseras till konjugerade metaboliter. EE genomgår presystemisk konjugering både i tarmslemhinnan. Tunntarmen än i levern. Glukuronider finns främst i urinen, medan sulfater finns i gallan och plasma.
Eliminering
EE elimineras från plasma med en halveringstid på cirka 12-14 timmar. EE utsöndras via njurarna och avföringen i ett urin / avföringsförhållande på 2: 3. EE-sulfat som utsöndras i gallan efter hydrolys av tarmbakterier är föremål för enterohepatisk cirkel.
05.3 Prekliniska säkerhetsdata
Akut östrogen toxicitet är låg. Med hänsyn till den signifikanta skillnaden mellan djurarter och i förhållande till människor har resultaten av studier med östrogen på djur endast ett begränsat prediktionsvärde för användning hos människor. Etinyleastradiol, ett syntetiskt östrogen som ofta används i orala preventivmedel, har embryoletal effekt hos försöksdjur även vid relativt låga doser; avvikelser i urogenitalt område och feminisering av manliga foster har observerats. Dessa effekter anses vara artspecifika. Chlormadinon. Acetat visade embryoletala och teratogena effekter hos kaniner, råttor och möss. Dessutom observerades den teratogena effekten hos kaniner vid embryotoxiska doser och även hos möss vid de lägsta testade doserna (1 mg / kg / dag). Betydelsen av dessa data i samband med human administration är oklar.De prekliniska data som härrör från konventionella studier av kronisk toxicitet, gentoxicitet och cancerframkallande potential visade inga särskilda risker för människor, förutom de som beskrivs i de andra avsnitten av denna HLR.
06.0 LÄKEMEDELSINFORMATION
06.1 Hjälpämnen
Laktosmonohydrat, majsstärkelse, povidon K30, magnesiumstearat, hypromellos, makrogol 6000, propylenglykol, talk, titandioxid (E171), röd järnoxid (E172).
06.2 Oförenlighet
Inte relevant.
06.3 Giltighetstid
3 år.
06.4 Särskilda förvaringsanvisningar
Inga speciella instruktioner.
06.5 Förpackningens innehåll och förpackningens innehåll
Blister av PVC / PVDC / Al eller PP / Al
Förpackningar med 1 x 21 filmdragerade tabletter
06.6 Anvisningar för användning och hantering
Förvaras vid en temperatur som inte överstiger 30 ° C.
07.0 INNEHAVARE AV GODKÄNNANDE FÖR FÖRSÄLJNING
FORMENTI S.r.l. produkter - Via R. Koch, 1/2 - 20152 Milano
08.0 NUMMER FÖR FÖRSÄLJNINGSTILLSTÅND
AIC n. 036875019 / M - 1 x 21 filmdragerade tabletter i PVC / PVDC / Al -blister
09.0 DATUM FÖR FÖRSTA GODKÄNNANDE ELLER FÖRNYELSE AV GODKÄNNANDET
Datum för första godkännandet: maj 2005
10.0 DATUM FÖR ÖVERSYN AV TEXTEN
September 2010
11.0 FÖR RADIO -DRUGS, FULLSTÄNDIGA DATA OM INTERN STRÅLNINGSDOSIMETRI
12.0 FÖR RADIODROGAR, YTTERLIGARE DETALJERADE INSTRUKTIONER OM EXEMPORÄR FÖRBEREDELSE OCH KVALITETSKONTROLL
CHECKLISTA FÖR PRESCRIPTORER - KOMBINERADE HORMONALA KONTRACEPTIV
Använd denna checklista tillsammans med produktresumén under alla samråd om kombinerade hormonella preventivmedel.
• The tromboembolism (t.ex. trombos i djup ven, lungemboli, hjärtinfarkt och stroke) utgör en viktig risk i samband med användning av p -piller.
• Risken för tromboembolism med en kombinerad p -piller är högre:
- under första året d "anställning;
- när han går återuppta användningen efter en paus i intaget på 4 eller fler veckor.
• P -piller innehållande etinylestradiol i kombination med levonorgestrel, norgestimat eller noretisteron ha lägre risk att orsaka venös troembolism (VTE).
• Risken för en kvinna beror också på risken för tromboemboli i början. Beslutet att använda en COC måste därför ta hänsyn till kontraindikationer och individuella riskfaktorer, särskilt de som rör tromboemboli - se rutorna nedan och den relevanta produktresumén.
• Beslutet att använda CHC snarare än en med lägst risk för venös tromboembolism (VTE) bör endast fattas efter en intervju med kvinnan för att säkerställa att hon förstår:
- den risk tromboembolism associerad med dess COC;
- effekten av någon riskfaktor inneboende i hans risk för trombos;
- som måste vara särskilt uppmärksam på tecken och symtom av en trombos.
Kom ihåg att en kvinnas riskfaktorer kan variera över tiden. Det är därför viktigt att använda denna checklista vid varje samråd.
• Du behöver kirurgi;
• Det är nödvändigt att du genomgår en längre tids immobilisering (som vid en olycka eller sjukdom, eller för en "gjutning i en nedre extremitet).
→ I dessa fall skulle det vara bättre att ompröva om man ska använda ett icke-hormonellt preventivmedel eller inte tills risken återgår till det normala..
• Resa under en längre period (> 4 timmar);
• Utveckla någon av kontraindikationerna eller riskfaktorerna för kombinerade preventivmedel;
• Hon har fött de senaste veckorna.
→ I sådana situationer bör din patient ägna särskild uppmärksamhet åt alla tecken och symtom på tromboemboli.
Vänligen uppmuntra kvinnor att läsa bipacksedeln som följer med varje p -piller, inklusive symtom på trombos som de noga bör se upp för.
Rapportera alla misstänkta biverkningar från COC till de territoriellt kompetenta läkemedelsövervakningskontoren eller till AIFA enligt gällande lagstiftning
VIKTIG INFORMATION OM KOMBINERADE ORALA KONTRACEPTIV (COCS) OCH RISKEN FÖR BLODKOPPAR
Alla kombinerade preventivmedel ökar risken för blodpropp. Den övergripande risken för blodpropp från att ta ett kombinerat hormonellt preventivmedel (COC) är liten., men blodproppar kan representera ett allvarligt tillstånd och i mycket sällsynta fall till och med dödliga.
Det är mycket viktigt att du inser när du kan löpa en högre risk att utveckla blodpropp, vilka tecken och symtom du ska se upp för och vilka åtgärder du behöver vidta.
I vilka situationer är risken för blodpropp högre?
- under det första året för användning av en p -piller (inklusive vid återupptagen användning efter ett intervall på 4 eller fler veckor)
- om du är överviktig
- om du är över 35 år
- om du har en familjemedlem som har haft en blodpropp i en relativt ung ålder (dvs. under 50)
- om du har fött barn under de senaste veckorna
Själv röker och över 35 år rekommenderas hon starkt att sluta röka eller använda en icke-hormonell preventivmetod.
Kontakta en läkare omedelbart om du upplever något av följande symtom:
• Allvarlig smärta eller svullnad i ett av benen som kan åtföljas av slapphet, värme eller förändringar i hudens färg, såsom blekhet, rodnad eller blåaktig färg. Han kan ha djup ventrombos.
• Det plötsliga och oförklarlig andfåddhet eller början av snabb andning; svår bröstsmärta som kan öka med djup andning; en plötslig hosta utan någon uppenbar orsak (som kan producera blod). Det kan vara en allvarlig komplikation av djup ventrombos som kallas lungemboli. Detta inträffar om blodproppen migrerar från benet till lungan.
• En smärta i bröstet, ofta skarp, men som ibland uppstår såsom illamående, en känsla av tryck, vikt, obehag i överkroppen som strålar ut i ryggen, käken, halsen, armen med en känsla av fullhet i samband med matsmältningsbesvär eller kvävning, svettningar, illamående, kräkningar eller yrsel. Det kan vara en hjärtinfarkt.
• Domningar eller svaghet i ansikte, arm eller ben, särskilt på ena sidan av kroppen; svårighet att tala eller förstå; en "plötslig förvirring av sinnet, en plötslig synförlust eller dimsyn; huvudvärk / migrän intensiv och värre än vanligt. Detta kan vara en stroke.
Håll utkik efter symtom på blodpropp, särskilt om:
• har precis opererats
• du har varit immobiliserad under en lång tid (till exempel på grund av en olycka eller sjukdom, eller för att du har haft benet i kast)
• har rest långt (i mer än 4 timmar)
Kom ihåg att berätta för din läkare, sjuksköterska eller kirurg att du tar ett kombinerat hormonellt preventivmedel om:
• Du har opererats eller ska opereras
• Det finns en situation där en vårdpersonal frågar dig vilka mediciner du tar
För mer information, läs bipacksedeln som följer med läkemedlet noggrant och rapportera omedelbart eventuella biverkningar som är förknippade med användningen av det kombinerade hormonella preventivmedlet till din läkare eller apotekspersonal.