Definition
Termen "kemoterapi"används vanligtvis för att indikera läkemedelsbehandling av neoplasmer. I verkligheten är betydelsen av detta ord mycket bredare.
I början av 1900 -talet definierade den tyske mikrobiologen Paul Ehrlich kemoterapi som användningen av alla kemiska ämnen (av syntetiskt ursprung) för behandling av patologiska manifestationer på grund av infektionsmedel.

För att vara exakt är det därför nödvändigt att skilja mellan:
- Antibakteriell kemoterapi, vars mål består av patogena mikroorganismer mot vilka definierade läkemedel används:
- kemoterapi om de är av syntetiskt ursprung);
- antibiotika om de är av naturligt ursprung.
- Antineoplastisk kemoterapi. Termen "antineoplast" det betyder "mot ny tillväxt"Målet för denna behandling är cancerceller som de behandlas med läkemedel mot cancer (antineoplastiska eller kemoterapeutiska läkemedel).
För närvarande med det generiska ordet kemoterapi det hänvisar specifikt till behandling av neoplastiska patologier. Istället används termen för att indikera behandling av vilken patologi som helst med användning av kemiska ämnen farmakoterapi.
Antineoplastisk kemoterapi
Den höga förekomsten av tumörer på människokroppen - både när det gäller antalet fall som hittats och den höga dödlighet som kännetecknar dem - har tillåtit och gjort en väsentlig utveckling av antineoplastisk kemoterapi.
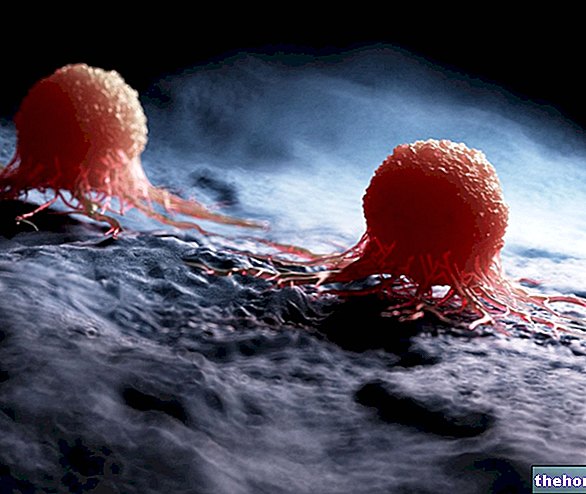
Syftet med kemoterapi är att bromsa och förhoppningsvis stoppa den okontrollerade celltillväxten och spridningen som kännetecknar maligna tumörer.
De läkemedel som används är definierade cytotoxiska läkemedel, eftersom de har en toxisk aktivitet mot celler.Toxiciteten hos dessa läkemedel sker vanligtvis genom att störa syntesen och funktionen av DNA, RNA och proteiner som är väsentliga för celllivet.
Ett idealiskt antineoplastiskt läkemedel bör vara "vävnads- och cellspecifik"det vill säga att den endast kan selektivt agera på den vävnad som drabbats av sjukdomen och endast på tumörcellerna och lämna de friska oförändrade för att inte drabbas av biverkningar. Tyvärr finns den perfekta kemoterapin ännu inte och de oönskade effekterna uppträder ofta framför allt mot vävnader som kännetecknas av en stor cellomsättning.
Kombination av antineoplastisk kemoterapi
Kombination av antineoplastisk kemoterapi består i användning av två eller flera cancerläkemedel (läkemedelscocktail), i syfte att dra fördel av de olika sätten på vilka dessa verkar på tumören.
Den kombinerade kemoterapimetoden bygger på antagandet att flera läkemedel med olika verkningsmekanismer kan ge synergistiska effekter (dvs. arbeta tillsammans för att få en effekt som inte kan uppnås om den används individuellt) och / eller kan fördröja uppkomsten av resistens mot singel läkemedel.
Ibland, på grund av kombinerad administrering, kan läkemedel administreras i lägre doser än vad som skulle krävas om de administrerades individuellt. Administrering av en lägre dos läkemedel kan resultera i en minskning av toxicitet och biverkningar.
Detta terapeutiska tillvägagångssätt kan emellertid också ha nackdelar, såsom den möjliga förekomsten av flera biverkningar och möjligheten till negativa interaktioner mellan cocktailkomponenterna när de har administrerats.
Motstånd mot kemoterapi
Fenomenet motstånd mot kemoterapi kallas mekanismen för Flerläkemedelsresistens (Multimedicinresistens). Detta fenomen beror på anpassningsförmågan hos vissa tumörer, som kan utveckla resistens mot läkemedel, vilket leder till ineffektivitet av behandlingen.
Denna process sker vanligtvis hos patienter med tumörer av fast typ och / eller som genomgår flera behandlingar med kemoterapi.
Det verkar som att fenomenet resistens mot flera läkemedel beror på närvaron av ett särskilt protein på cellmembranet: P-glykoprotein 1 eller Protein med flera läkemedel. Uppgiften för detta protein är att transportera läkemedlet ut från tumörcellen och därmed förhindra att det utför dess cytotoxiska verkan.
Administrering
Metoden med vilken kemoterapi administreras varierar beroende på cancertyp, plats, stadium och patientens tillstånd. De viktigaste administrationsvägarna listas nedan.
Intravenös väg
Denna administreringsmetod ger tillgång till blodomloppet (venös åtkomst), som måste hållas öppen under den tid som krävs för att slutföra behandlingen.
Kemoterapi kan ges via:
- Spruta, när läkemedlet administreras på kort tid (högst några minuter);
- Dropp, när läkemedlet ska administreras med ett intervall som sträcker sig från trettio minuter till några timmar;
- Infusionspump, när läkemedlet måste administreras långsamt (droppvis) även i dagar;
- Kontinuerlig infusion i veckor till månader, i så fall kommer patienten alltid att ha infusionspumpen med sig.
Intravenös kemoterapi innebär upprepad injektion av irriterande ämnen som kan orsaka flebit. För att försöka övervinna detta problem har alternativa metoder för intravenös administrering utarbetats; med dessa metoder hålls den venösa åtkomsten öppen och det är inte nödvändigt att leta efter en ven varje gång för att administrera läkemedlet.
Bland dessa alternativa metoder hittar vi:
- Nålkanyl eller perifer venkateter: består av ett tunt rör som genom en nål förs in i en ven i handen eller armen. Med detta system kan både läkemedel och blodprover administreras. Det kan hållas i några dagar.
- Centrala venösa katetrar, är rör av material som är kompatibla med kroppen (vanligtvis silikon eller polyuretan) som når de stora venerna som ligger nära hjärtat. Dessa katetrar kan vara
- extern, sätts in under lokalbedövning, i en steril miljö;
- interiör, sätts in med en mindre operation.
Oralt sätt
Oral kemoterapi kan användas ensam eller i kombination med intravenös behandling.För kapslar eller tabletter kan dessa ges direkt till patienten, som kan ta dem hemma.
I detta fall är det viktigt att alla läkares instruktioner om hur man tar det följs noggrant och att bipacksedeln läses noggrant.
Arteriell rutt
Den består i att sätta in en kanyl inuti huvudartären som bevattnar området där tumören finns.Den används vanligtvis för levercancer (i detta fall administreras kemoterapi genom leverartären).
Det är en teknik som kräver en hög kvalifikationsnivå och praktiseras endast i specialiserade centra.
Intracavitär väg
Administreringen sker i en naturlig hålighet i organismen:
- Intravesiskt sättkemoterapin administreras direkt i blåsan genom användning av en kateter;
- Intraperitoneal väg, administreringen sker mellan de två skikten som utgör bukhinnan (membranet som täcker väggen och buken).
- Via intrapleural, administrering sker mellan de två skikten som utgör pleura (membranet som leder bröstet och lungorna).
Intratekal väg
Används endast vid vissa typer av hjärntumörer och leukemi. Kemoterapin administreras i cerebrospinalvätskan via ryggraden.
Intramuskulär väg
Det är ett lite använt sätt. Det övas på nivån av låret eller skinkorna och orsakar en långsammare frigöring av kemoterapin än den intravenösa vägen.
Subkutan väg
Denna väg används främst för hematologiska läkemedel. Administrering sker i låret, buken eller armen.
Bieffekter
Biverkningarna av kemoterapi kan vara många, eftersom de beror på vilken typ av läkemedel som används och kan variera från individ till individ.
Många kemoterapeutika har negativa effekter särskilt mot vävnader som kännetecknas av en hög cellomsättning, till exempel i hårsäckarna, i slemhinnorna eller i blodet.
Det är därför inte lätt att lista varje enskild biverkning som kan orsakas av kemoterapi; nedan är vad som anses vara de viktigaste biverkningarna.
Benmärgsundertryckning och immunsuppression
Benmärgsundertryckning (eller myelosuppression) kan orsakas både av särskilda typer av bentumörer och av vissa typer av kemoterapi. Vissa kemoterapimediciner kan faktiskt framkalla ett slags blockering i benmärgen, vilket därmed förlorar förmågan att på ett adekvat sätt regenerera och förnya blodceller.
Myelosuppression kan leda till:
- anemidvs en minskning av mängden hemoglobin i blodet. Hemoglobin är ett protein som finns i röda blodkroppar som gör det möjligt att transportera syre i blodet från lungorna till resten av kroppen. Typiska symptom på anemi är särskilt trötthet eller andnöd.
- trombocytopeni, vilket är en minskning av trombocyter, som är blodkropparna som är ansvariga för koagulation. Minskningen i antalet trombocyter gynnar uppkomsten av blödning eller blödning.
- leukopeni, det vill säga en minskning av vita blodkroppar, som är cellerna som är ansvariga för kroppens immunförsvar.En minskning av mängden vita blodkroppar gör patienten mer benägen att dra ihop sig infektioner.
Helst kan alla läkemedel som används i kemoterapi orsaka undertryckande av immunsystemet. Av denna anledning uppmuntras patienter att tvätta händerna ofta, undvika kontakt med sjuka och att vidta alla möjliga försiktighetsåtgärder för att försöka minska risken för infektioner.
Många av de infektioner som drabbas av patienter som genomgår kemoterapi beror emellertid på den normala bakterieflora som finns i mag -tarmkanalen, i munnen och på huden. Dessa infektioner kan vara systemiska eller lokaliserade, till exempel infektion orsakad av Herpes simplex.
Störningar i mag -tarmkanalen
Slemhinnorna som utgör matsmältningssystemet utsätts för snabb cellomsättning och av denna anledning är de bland de som påverkas mest av kemoterapi. Det är inte ovanligt att följande inträffar:
- Illamående och kräkningar: i verkligheten orsakar inte alla kemoterapiläkemedel dessa symtom; för de läkemedel som orsakar dem kan det dessutom inte förutses om de kommer att göra det, hur ofta och med vilken intensitet, eftersom det finns stor variation från individ till individ. Dessa symtom kan uppträda från några minuter till några timmar efter administrering av kemoterapi, de kan pågå i timmar och ibland i några dagar.Vanligtvis håller läkare dessa sjukdomar under kontroll genom att administrera lämpliga läkemedel mot kräkningar (antiemetika);
- Inflammationer och sår i munnen. Dessa symtom kan uppträda några dagar efter kemoterapi och försvinner vanligtvis 3-4 veckor efter avslutad behandling;
- Förändring av smak. Detta symptom försvinner i allmänhet efter några veckor från slutet av behandlingen;
- Förlust av aptit, diarré eller förstoppning. Även om det kan finnas en aptitlöshet, är det fortfarande viktigt att införa den nödvändiga mängden vätska, särskilt om kemoterapi har orsakat diarré.
I händelse av att behandlingarna utlöser förstoppning är en möjlig lösning att följa en kost som är rik på fibrer.
Trötthet
Känslan av trötthet som man känner under kemoterapi är mycket intensiv och långvarig, och kallas Trötthet. Känslan av trötthet är stor och kan bero på ett antal faktorer, inklusive läkemedelsverkan, sömnbrist eller otillräcklig kost.
Håravfall
Inte alla läkemedel som används i kemoterapi orsakar denna sjukdom och i alla fall inte alla orsakar den med samma intensitet. Ofta återfår håret sitt normala utseende 4-6 månader efter behandlingens slut, även om det kan hända att det växer med en annan färg eller att det presenterar fler lockar än det var innan kemoterapi påbörjades.
Perifer neuropati
Perifer neuropati är en patologi i det perifera nervsystemet. Det kan involvera en eller flera nerver och kan manifestera sig med förändringar i känslighet och stickningar som främst involverar händer och fötter. Det försvinner vanligtvis några månader efter att cellgiftsbehandling slutat.
Skador på andra organ
Många läkemedel som används i kemoterapi kan orsaka skador på organ som hjärta, lungor, lever och njurar. Det är läkarnas ansvar att identifiera den kemoterapi som passar varje patient bäst, att försöka begränsa biverkningar så mycket som möjligt.
Kemoterapimedicin: vad de är och hur de fungerar "


















.jpg)