I detta tillstånd är de typiska symptomen på öppen hypotyreos knappa eller frånvarande: ökningen av TSH -nivåer lyckas hålla sköldkörtelhormonvärdena inom det normala området.
Den vanligaste orsaken till subklinisk hypotyreos är Hashimotos tyreoidit.
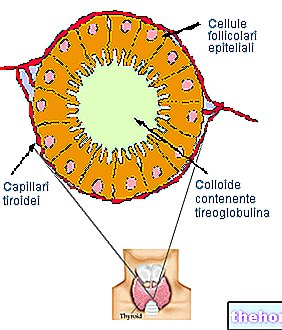
Sköldkörteln: viktiga punkter
Innan du definierar egenskaperna hos subklinisk hypotyreos är det nödvändigt att kort påminna om några föreställningar om sköldkörteln:
- Sköldkörteln är en liten endokrin körtel, som ligger i den främre delen av nacken, framför och lateralt till struphuvudet och luftstrupen. De huvudsakliga hormonerna som det producerar - tyroxin (T4) och trijodtyronin (T3) - styr metaboliska aktiviteter och ansvarar för att de flesta av kroppens celler fungerar korrekt.
- Mer specifikt signalerar sköldkörtelhormonerna hur snabbt kroppen måste arbeta och hur den måste använda mat och kemikalier för att producera energi och utföra sina funktioner korrekt. Inte bara det: sköldkörteln ingriper i tillväxt- och utvecklingsprocesser i många vävnader. Och stimulerar cellulära aktiviteter, särskilt optimering av det kardiovaskulära systemet och nervsystemet.
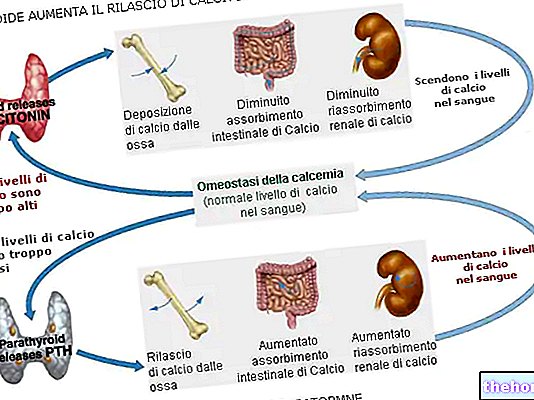
- Sköldkörtelhormonproduktionen aktiveras och avaktiveras via ett återkopplingssystem. Bland de olika faktorerna som är involverade i denna mekanism är det sköldkörtelstimulerande hormonet (TSH) ansvarigt för att bibehålla koncentrationen av sköldkörtelhormoner stabila i blodomloppet.
Jag är ett exempel:
- Hashimotos tyreoidit (ledande orsak till subklinisk hypotyreos);
- Basedow-Graves sjukdom.
Andra orsaker till subklinisk hypotyreos kan vara:
- Tidigare akut inflammation;
- Jodbrist (kost: kost fattig på jod eller rik på mat, kallad "gozzigeni", som hindrar dess assimilering; endemisk: lång vistelse i jodbristande geografiska områden, särskilt bergiga och långt från havet);
- Iatrogen, särskilt:
- Tidigare ablativ terapi med radioaktivt jod;
- Sköldkörtelborttagningskirurgi (sköldkörtelektomi);
- Läkemedel (amiodaron, litium, jodinnehållande radiologiska kontrastmedel, etc.);
- Otillräcklig ersättningsterapi;
- Extern strålbehandling av huvud och nacke (administreras till exempel vid larynxcancer, Hodgkins lymfom, leukemi, intrakraniella neoplasmer etc.).
Subklinisk hypotyreos kan också presentera sig i en idiopatisk form (dvs. av oidentifierbara orsaker).
Vem är mest utsatt
Subklinisk hypotyreos är relativt vanlig (prevalens uppskattas till mellan 4 och 10% i den allmänna befolkningen).
Tillståndet påverkar främst med stigande ålder och hos det kvinnliga könet ("kritiska" perioder för sköldkörtelns funktion är graviditet och klimakteriet).
Subklinisk hypotyreos är särskilt vanligt hos dem med underliggande Hashimotos tyreoidit.
De ämnen som är mest benägna att utveckla subklinisk hypotyreos är:
- Downs syndrom patienter;
- Kvinnor i förlossningsperioden (inom 6 månader);
- Klimakteriet kvinnor;
- Äldre patienter;
- Patienter med typ 1 -diabetes mellitus;
- Patienter med hjärtsvikt;
- Patienter med en familjehistoria av sköldkörtelsjukdom;
- Patienter med andra autoimmuna sjukdomar.
Det bör komma ihåg att subklinisk hypotyreos är ett tillstånd där förändringen av sköldkörtelns funktion är mild till måttlig. Om det försummas kan dock dysfunktionen utvecklas till fullblåst hypotyreos (de cirkulerande nivåerna av TSH är förhöjda och värdena på sköldkörtelhormonerna är under de normala gränserna, därför är de otillräckliga för att upprätthålla ett tillstånd av euthyroidism).
Subklinisk hypotyreos: huvudsymtom
Manifestationer av subklinisk hypotyreos kan vara subtil eller mild.
Symtom uppträder vanligtvis efter en lång subklinisk kurs och kan innefatta:
- Muskelsvaghet
- Asteni;
- Sömnighet på dagtid
- Kall intolerans;
- Koncentrationssvårigheter
- Heshet;
- Torr och grov hud;
- Ögonlock ödem;
- Minnesförlust
- Förstoppning.
I de flesta fall förblir subklinisk hypotyreos stabil i flera år och kan ibland avta.
Risken för subklinisk hypotyreos att utvecklas mot öppen form är större hos äldre patienter och hos personer med höga antikroppsvärden (en parameter som indikerar förekomsten av autoimmuna sjukdomar).
Problem i samband med subklinisk hypotyreos
Under de senaste åren har flera vetenskapliga studier kopplat subklinisk hypotyreos till olika kliniska tillstånd.
Förutom den möjliga utvecklingen av dysfunktionen upp till fullblåst hypotyreos kan det finnas:
- Ökning av lågdensitetslipoproteiner;
- Ökad kardiovaskulär risk;
- Kognitiv nedgång (hos äldre patienter);
- Ångest och depression.
Dessutom är patienter med subklinisk hypotyreos mer benägna att utveckla:
- Hyperkolesterolemi (ökning av total kolesterol);
- Ateroskleros;
- Dyslipidemi;
- Kranskärlssjukdom;
- Perifer artärsjukdom.
Diagnosen subklinisk hypotyreos kan ställas baserat på:
- Patientens noggranna historia;
- Förekomst av symptom och tecken på mild sköldkörtelhypofunktion;
- Mätning av serumkoncentrationer av TSH, fritt T4 (FT4) och fritt T3 (FT3) efter ett enkelt blodprov.
Subklinisk hypotyreos kännetecknas av förhöjda serumhalter av TSH (sköldkörtelstimulerande hormon) i samband med normala nivåer av fria sköldkörtelhormoner (FT3 och FT4) vid två tillfällen med minst 2-3 månaders mellanrum.
Detektering av anti-tyroglobulin antikroppar (Ab anti-TG) och anti-tyroperoxidas antikroppar (Ab anti-TPO) i blodet gör det möjligt att fastställa den autoimmuna etiologin för subklinisk hypotyreos och möjligheten att påbörja ersättningsterapi med L-tyroxin (L- T4).
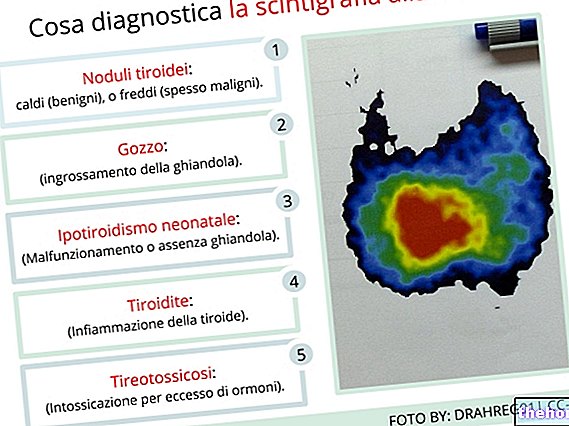
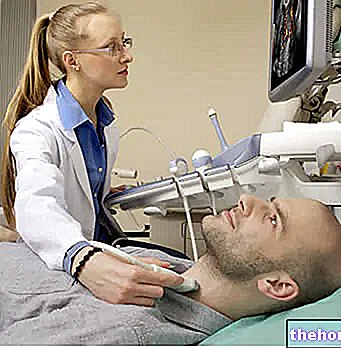
Sköldkörteln ultraljud, scintigrafi och fin nålsaspiration är en användbar komplettering för utvärdering av det kliniska fallet, eftersom de ger information om sköldkörtelns morfologi och funktionella kapacitet.

Vilka tester behövs för subklinisk hypotyreos?
De blodprov som är användbara för diagnos av subklinisk hypotyreos är:
- Dosering av TSH, FT3 och FT4 (fri form av T4);
- Stimulustest med TRH (tyrotropinfrisättande hormon);
- Dosering av anti-tyroperoxidasantikroppar (Ab anti-TPO) och anti-tyroglobulin (Ab anti-TG);
- Total dosering av kolesterol, HDL, LDL och triglycerider.
Vid subklinisk hypotyreos återfinns vanligtvis cirkulerande sköldkörtelhormonnivåer inom normala gränser, förknippade med ett förhöjt TSH-värde i serum.Dosen av antisköldkörtelantikroppar gör att vi kan indikera närvaron av antikroppar som är ansvariga för den vanligaste formen av hypothyroidism. den autoimmuna.
Vad ska jag göra när hög TSH uppstår?
Det första du ska göra är att upprepa TSH -dosen efter 2 eller 12 veckor för att utesluta en "övergående anomali. Utvärderingen av" FT4 är användbar för att definiera tillståndet för subklinisk hypotyreos och gör det möjligt att utvärdera svårighetsgraden.
Subklinisk hypotyreos vs övergående ökning av TSH
TSH -dosen är den mest känsliga laboratoriedata för diagnos av subklinisk hypotyreos. Det måste dock beaktas att vissa fysiologiska eller patologiska situationer kan övergående öka utsöndringen av TSH.
Orsakerna till detta fenomen inkluderar sömnstörningar, dygnsrytmavvikelser (t.ex. nattarbete), exponering för giftiga ämnen (bekämpningsmedel, industrikemikalier, etc.), vissa former av sköldkörtelinflammation (subakut eller postpartum), antithyroid -läkemedel eller hämmar utsöndring av TSH (glukokortikoider, dopamin etc.), större operationer, allvarliga trauma, infektioner och undernäring.
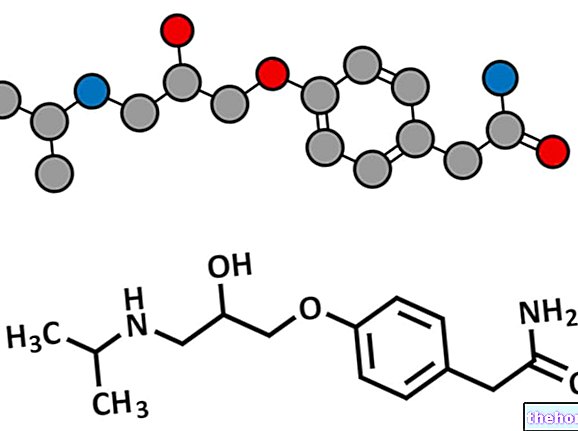
baserat på sköldkörtelhormon (ersättningsterapi med L-tyroxin, L-T4; t.ex. levotyroxin), initialt vid låga doser. Syftet med behandlingen är att återställa ett tillstånd av euthyroidism.
Innan du fortsätter med någon L-tyroxinersättningsterapi bör dock läkaren övervaka dysfunktionen på kort tid (cirka 3-6 månader) och bekräfta TSH-ökningen (det kan bero på en övergående abnormitet)).
Om L-tyroxin inte tas (på grund av att patienten inte följer det terapeutiska protokollet) eller inte är tillräckligt, skapas ett tillstånd av hypotyreos. Av denna anledning måste patienten med subklinisk hypotyreoidism genomgå regelbunden uppföljning av läkemedlet för att kontrollera effekterna av behandlingen medan han tar läkemedlet.
Subklinisk hypotyreos: schema för övervakning
- Efter den första upptäckten av förhöjda TSH och normala sköldkörtelhormoner, utför doseringen av TSH, FT4 och Anti-Thyroperoxidas antikroppar (Ab anti-TPO) i blodet efter 2-3 månader.
- Om TSH är normalt ska du inte utföra ytterligare tester.
- Om TSH är hög (dvs. subklinisk hypotyreos är ihållande):
- Utför en ultraljudsundersökning av sköldkörteln;
- Utvärdera sköldkörtelns funktion var sjätte månad (TSH och FT4); efter 2 år kan denna kontroll bli årlig.
I allmänhet bör sköldkörtelns funktion utvärderas hos gravida kvinnor, hos dem som utvecklar symtom på hypotyreos eller i andra blodkemitester.
Behandling av subklinisk hypotyreos: ja eller nej?
Än idag är behandlingen eller inte av subklinisk hypotyreos föremål för kontrovers i de olika riktlinjerna.
I allmänhet börjar substitutionsterapi med sköldkörtelhormon när TSH -värdena är större än 10 µU / ml. När det gäller koncentrationer under 10 µU / ml, å andra sidan, tenderar den större stimuleringen av TSH på sköldkörteln att utnyttjas, så att detta fortfarande säkerställer en normal produktion av sköldkörtelhormoner. Terapi kan startas för TSH -värden mellan 4 och 10 µU / ml vid kronisk autoimmun tyreoidit eller nodulär sköldkörtelsjukdom.
Det enda tillståndet där behandling av subklinisk hypotyreos alltid är indicerat hos vuxna är graviditet, för att undvika dysfunktionens effekter på dräktighet och fosterutveckling. Behandlingen kan övervägas av läkaren i närvaro av kliniska symptom eller vid fall av samexisterande hyperlipidemi och hjärtsvikt.